Prevenção e Controlo das Infecções Associadas aos Cuidados de Saúde
Aspectos importantes
- As infecções associadas aos cuidados de saúde ou infecções adquiridas nos locais de prestação de cuidados de saúde são o evento adverso mais frequente na prestação de cuidados de saúde a nível mundial.
- Centenas de milhões de pacientes cada ano são afectados por infecções associadas aos cuidados de saúde em todo o mundo, levando a uma significativa mortalidade e perdas para os sistemas de saúde.
- De cada 100 pacientes hospitalizados em um dado momento, 7 no desenvolvimento e 10 os países em desenvolvimento adquirirão pelo menos uma infecção associada aos cuidados de saúde.
- A carga endêmica de infecções associadas aos cuidados de saúde também é mais alta nos países de renda baixa e média do que nos países de alta renda, em pacientes internados em unidades de terapia intensiva e em neonatos.
- A infecção do trato urinário é a infecção associada aos cuidados de saúde em países de alta renda, a infecção do sítio cirúrgico é a principal infecção em ambientes com recursos limitados, afectando até um terço dos pacientes operados; isso é até nove vezes maior do que nos países desenvolvidos.
- Em países de alta renda, aproximadamente 30% dos pacientes em terapia intensiva unidades de internação (UTI) são afectadas por pelo menos uma infecção associada aos cuidados de saúde.
- Em países de baixa e média renda, a frequência de infecção adquirida na UTI é pelo menos 2 a 3 vezes maior do que nos países de alta renda; associado ao dispositivo as densidades de infecção são até 13 vezes mais altas do que nos EUA.
- Os recém-nascidos correm maior risco de contrair infecções associadas aos cuidados de saúde países em desenvolvimento, com índices de infecção de três a 20 vezes maiores países de alta renda.
O que são infecções associadas aos cuidados de saúde?
As infecções associadas aos cuidados de saúde, ou infecções “nosocomiais” e “hospitalares”, afectam pacientes em um hospital ou outro centro de saúde, e não estão presentes ou incubados no momento da admissão. Eles também incluem infecções adquiridas por pacientes no hospital ou instalação, mas aparecendo após a alta, e infecções ocupacionais entre funcionários.
A maioria dos países não possui sistemas de vigilância para infecções associadas aos cuidados de saúde. Aqueles que contam com sistemas, muitas vezes lutam com a complexidade e falta de critérios padronizados para o diagnóstico das infecções. Embora isso dificulte a coleta de informações globais confiáveis sobre infecções associadas aos cuidados de saúde, os resultados dos estudos indicam claramente que, a cada ano, centenas de milhões de pacientes são afectados por infecções associadas à saúde em todo o mundo.
As infecções associadas aos cuidados de saúde só costumam receber atenção do público quando de transformam em epidemias. Embora muitas vezes oculto da atenção do público, o verdadeiro problema endémico e contínuo é aquele que nenhuma instituição ou país pode alegar ter resolvido, apesar de muitos esforços.
Infecções associadas aos cuidados de saúde em países de rendimento baixo e médio
Dados limitados, muitas vezes de baixa qualidade, estão disponíveis em países de baixa e média renda. No entanto, uma análise recente da OMS concluiu que os as infecções são mais frequentes em ambientes com recursos limitados do que nos países desenvolvidos.
Em qualquer época, a prevalência de infecção associada à assistência médica varia entre 5,7% e 19,1% em países de baixa e média renda. A prevalência média é significativamente maior em estudos de alta qualidade do que em baixa qualidade (15,5% vs 8,5%, respectivamente).
A proporção de pacientes com infecção adquirida na UTI variou de 4,4% a 88,9% com uma frequência de infecções globais tão elevadas como 42,7 episódios por 1000 dias de doente. Isso é quase três vezes maior do que em países de alta renda. Além disso, em alguns países em desenvolvimento, a freqüência de infecções associadas ao uso de linhas centrais e ventiladores e outros dispositivos invasivos podem ser até 19 vezes maiores do que os relatados da Alemanha e dos EUA.
Os recém-nascidos também estão em maior risco, com taxas de infecção em países em desenvolvimento 3-20 vezes mais alto do que em países de alta renda. Entre os bebês nascidos em hospitais de países em desenvolvimento, as infecções associadas aos cuidados de saúde são responsáveis por 56% de todas as causas de morte no período neonatal e 75% no Sudeste Asiático e África Subsaariana.
A infecção do bloco cirúrgico é a principal infecção na população geral de pacientes dos países com recursos limitados, afectando até dois terços dos pacientes operados e com uma frequência até nove vezes superior à dos países desenvolvidos.
Figura 1: Prevalência de IACS em Países de Baixa Renda 1995 – 2010 (OMS 2011)

Fonte: WHO – Report on the Burden of Endemic Health Care-Associated Infection Worldwide
Quais factores colocam os pacientes em risco de infecção em ambientes de assistência à saúde?
Vários factores podem causar infecções associadas aos cuidados de saúde. Alguns desses factores estão presentes independentemente dos recursos disponíveis:
- uso prolongado e inadequado de dispositivos invasivos e antibióticos;
- procedimentos de alto risco e sofisticados;
- imunossupressão e outras condições subjacentes graves do paciente;
- aplicação insuficiente de precauções padrão e de isolamento.
Alguns determinantes são mais específicos para locais com recursos limitados:
- condições higiénicas ambientais inadequadas e eliminação de resíduos;
- infraestrutura deficiente;
- equipamento insuficiente;
- falta de pessoal;
- superlotação;
- conhecimento deficiente e aplicação de medidas básicas de controle de infecção;
- falta de procedimento;
- falta de conhecimento sobre injeção e transfusão de sangue seguras;
- ausência de directrizes e políticas locais e nacionais.
Qual é o impacto das infecções associadas aos cuidados de saúde?
As IACS podem provocar:
- Doenças mais graves;
- Aumento do tempo de internamento;
- Incapacidade prolongada;
- Aumento no número de óbitos;
- Custos elevados para o sistema de saúde, assim como para os doentes e suas famílias.
Como é o caso de muitos outros problemas de segurança do paciente, as infecções associadas aos cuidados de saúde criam sofrimento adicional e acarretam altos custos para os pacientes e suas famílias. As infecções prolongam as hospitalizações, criam incapacidade a longo prazo, aumentam a resistência aos antimicrobianos, representam uma carga financeira adicional massiva para os sistemas de saúde, geram custos elevados para os pacientes e sua família e causam mortes desnecessárias. Tais infecções anualmente respondem por 37.000 mortes atribuíveis na Europa e potencialmente muito mais que poderiam ser relacionadas, e elas respondem por 99.000 mortes nos EUA.
As perdas financeiras anuais devido a infecções associadas aos cuidados de saúde também são significativas: são estimadas em aproximadamente € 7 bilhões na Europa, incluindo apenas custos directos e refletindo 16 milhões de dias extras de internamento hospitalar e cerca de US $ 6,5 bilhões nos EUA.
Os custos financeiros atribuíveis a infecções associadas aos cuidados de saúde são mal e variavelmente relatados em países de baixa e média renda. Por exemplo, a carga econômica de infecções associadas à assistência médica em Belo Horizonte, Brasil, foi estimada em US $ 18 milhões em 1992. Nas UTIs mexicanas, o custo total de um único episódio de infecção associada à assistência médica foi de US $ 12,155. Em várias UTIs na Argentina, as estimativas globais de custo extra para infecção de corrente sanguínea relacionada a cateter e pneumonia associada a assistência médica foram de US $ 4,888 e US $ 2,255 por caso, respectivamente.
Quais são as soluções para este problema?
Muitas medidas de prevenção e controle de infecção, como a higiene apropriada das mãos e a correcta aplicação das precauções básicas durante os procedimentos invasivos, são simples e de baixo custo, mas exigem responsabilidade da equipe e mudança comportamental.
As principais soluções e perspectivas de melhoria são:
- identificar os determinantes locais da carga de IACS;
- melhorar os sistemas de informação e vigilância a nível nacional;
- garantir os requisitos mínimos em termos de instalações e recursos dedicados disponíveis para a vigilância das IACS, a nível institucional, incluindo a capacidade dos laboratórios de microbiologia;
- assegurar que os componentes do núcleo para o controlo de infecções estão em vigor nos locais de saúde a nível nacional;
- implementar precauções padrão, particularmente as melhores práticas de higiene das mãos à beira do leito;
- melhorar a educação e responsabilização do pessoal;
- realizar pesquisas para adaptar e validar protocolos de vigilância baseados na realidade dos países em desenvolvimento;
- realizar pesquisas sobre o potencial envolvimento de pacientes e suas famílias no reporte e no controle da IACS.
Prevenção e Controlo de Infecções Associadas aos Cuidados de Saúde em Moçambique
Desde 2004 que o Ministério da Saúde de Moçambique implementa actividades para Prevenção e Controlo de Infecções (PCI) nas Unidades Sanitárias dos diferentes níveis de atenção do Serviço Nacional de Saúde em Moçambique.
Como reflexo do compromisso do MISAU nesta temática, em 2009 as actividades de PCI foram institucionalizadas como Programa Nacional por despacho Ministerial, como forma de aumentar a atenção, prioridade e garantir a sua sustentabilidade. Este é um dos programas do MISAU pioneiro na promoção da segurança do trabalhador de saúde e do utente, das boas práticas e da qualidade dos cuidados de saúde prestados, sendo por isso um dos pilares do Plano Estratégico do Sector de Saúde para a área da Assistência Médica. As práticas recentes e específicas, tais como a definição de “protocolos” de abordagens para a realização de procedimentos clínicos invasivos (ex. inserção de cateteres venosos centrais) demonstraram reduzir significativamente as infecções da corrente sanguínea, tornando mais segura a provisão os cuidados de saúde.
Os referidos “protocolos” incluem tanto práticas de PCI recomendadas (ex. higiene das mãos, uso de luvas e outros EPIs) como o desempenho padronizado de procedimentos invasivos, com recurso a listas de verificação detalhadas. As listas de verificação incluem os requisitos (equipamento e consumíveis) necessários e definem os passos e a sequência para a execução de procedimentos específicos. O mais importante é que as listas de verificação sejam usadas não só para monitorar a execução do procedimento, mas também para formar aos trabalhadores de saúde. Saber executar com competência procedimentos invasivos de forma segura, aliado à aplicação das práticas de PCI recomendadas, transforma-se numa arma importante na luta para a redução das IACS.
Tabela 1. Principais Componentes das Precauções Básicas

Referências:
- Tradução e resumo do Artigo: WHO; Health care-associated infections, https://www.who.int/gpsc/country_work/gpsc_ccisc_fact_sheet_en.pdf
- WHO; Report on the Burden of Endemic Health Care-Associated Infection Worldwide. Geneva Switzerland. 2011
- MISAU/DNAM; Manual de Referência – Prevenção e Controlo de Infecções nas Unidades Sanitárias. Maputo, Moçambique. 2014.
OMS lança diretriz de recomendações sobre Intervenções digitais no fortalecimento dos Sistemas de Saúde
A Organização Mundial de Saúde OMS lançou no início do ano 2019 a diretriz sobre intervenções digitais nos Sistemas Saúde com o objectivo principal de apresentar recomendações baseadas em uma avaliação crítica das evidências sobre intervenções de saúde digital emergentes que estão contribuindo para a melhoria dos sistemas de saúde, com base em uma avaliação de benefícios, danos, aceitabilidade, viabilidade, uso de recursos e considerações de equidade. Essas recomendações examinam até que ponto as intervenções digitais de saúde, principalmente através de dispositivos móveis, são capazes de enfrentar os desafios do sistema de saúde ao longo do caminho para a Cobertura Universal de Saúde(CUS). Através da revisão das evidências de diferentes intervenções digitais contra opções comparativas, bem como avaliação dos riscos, esta diretriz visa equipar os formuladores de políticas de saúde e outras partes recomendações e considerações de implementação para fazer investimentos informados em intervenções de saúde digital porque como diz o Dr. Tedros Adhanom Ghebreyesus (Director Geral da OMS) no prefácio a saúde humana só melhorou por causa dos avanços da tecnologia.
A diretriz insta aos leitores a reconhecer que as intervenções de saúde digital não são um substituto para o funcionamento dos sistemas de saúde, e que existem limitações significativas para o que é capaz de resolver. Intervenções digitais de saúde devem complementar e melhorar o funcionamento dos sistemas de saúde através de mecanismos como a troca acelerada de informações, mas não substituir os componentes fundamentais necessários dos sistemas de saúde, como a força de trabalho da saúde, financiamento, liderança e gestão pelos governos, e acesso a medicamentos essenciais. O entendimento de quê desafios do sistema de saúde podem ser realisticamente abordados pelas tecnologias digitais, juntamente com uma avaliação da capacidade do ecossistema de absorver tais intervenções digitais é necessária para informar sobre os investimentos em saúde digital. Adicionalmente, a adopção das recomendações nesta diretriz não deve excluir ou pôr em risco a prestação de serviços não digitais de qualidade em locais onde não há acesso às tecnologias digitais ou elas não são aceitáveis ou acessíveis para comunidades alvo.
As recomendações são para diferentes áreas como por exemplo:
- Notificação de nascimento via dispositivos móveis.
- Notificação de morte via dispositivos móveis.
- Notificação de ações e gestão de material médico cirúrgico via dispositivos móveis.
- Telemedicina de utente para provedor.
- Telemedicina de provedor a provedor.
- Comunicação do utente direcionado via dispositivos móveis.
- Despiste digital do status de saúde dos pacientes / clientes e serviços por meio de dispositivos móveis.
- Suporte(apoio) à decisão do trabalhador de saúde através de dispositivos móveis.
- Provisão de treinamento e conteúdo educacional para trabalhadores de saúde através de dispositivos móveis.
Resumo de recomendações da OMS sobre Intervenções Digitais no fortalecimento do Sistema de Saúde


Referencias:
WHO guideline: recommendations on digital interventions for health system strengthening:
https://apps.who.int/iris/bitstream/handle/10665/311941/9789241550505-eng.pdf?ua=1
CARGA VIRAL INDETECTAVEL E TRATAMENTO COMO PREVENÇÃO

Duas apresentações na conferência da Associação Británica de HIV (BHIVA) deste mês em Bournemouth (Inglaterra) mostram que a maioria dos profissionais de saúde agora está informando às pessoas com HIV que se a carga viral se tornar indetectável como resultado da terapia antirretroviral (TARV), eles não podem mais transmitir o vírus (virus ‘Indetectável é igual a intransmissivel’ ou ‘I = I’).
Contextualização
No entanto, os profissionais de saúde informaram aos pacientes em diferentes momentos (no diagnóstico, após o início da terapia), uma vez que eram indetectáveis - e também expressaram as informações de maneiras diferentes. A prática inconsistente destacada na pesquisa do BHIVA de seus membros levou a organização a fazer uma declaração pública sobre a I = I no Dia Mundial da Luta Contra o SIDA, no 1º de dezembro do ano passado.
Uma pesquisa realizada na clínica Bloomsbury HIV do Centro Mortimer Market, em Londres, descobriu que a maioria dos pacientes recebia a informação com alívio, mas que uma minoria achava a informação confusa ou mesmo angustiante. Os pacientes também compreenderam erroneamente, ou desenvolveram crenças imprecisas, sobre I = I também, como acreditar que a mensagem cobre a amamentação, o que atualmente não acontece.
Objectivos
Avaliar como os profissionais de saúde estão a informando as pessoas vivendo com o HIV que ‘’se a carga viral se tornar indetectável como resultado da terapia antirretroviral (TARV), eles não poderão mais transmitir o vírus’’.
Metodologia
A pesquisa da Bloomsbury Clinic
A pesquisa da Bloomsbury Clinic entrevistou 81 pacientes e 31 profissionais de saúde por seus conhecimentos e opiniões. Naomi Adams disse à conferência que a clínica decidiu conduzir sua própria pesquisa sobre a prática da equipe e o conhecimento dos pacientes após a pesquisa da BHIVA com os seus membros, que são quase todos profissionais de saúde (3,5% dos entrevistados eram pacientes).
Todos os pacientes da Clínica Bloomsbury estavam tomando TARV. Sessenta e oito por cento (55 indivíduos) tinham ouvido falar de I = I e 30% (24 pacientes) ouviram falar sobre isso na clínica. No entanto, apesar de 80% concordarem com a afirmação “ser indetectável por seis meses significa ausência de transmissão sexual”, o que é correto, 58% também concordou com a afirmação “ser indetectável por seis meses significa que o HIV não pode ser transmitido a um bebê, incluindo através da amamentação”, o que não é.
79% disseram que conhecer ou aprender sobre I = I teve um impacto positivo sobre eles. Quando perguntados especificamente sobre as conseqüências mais positivas do conhecimento, havia uma diferença interessante entre os pacientes, para alguns, o impacto positivo mais mencionado – citado por 56% – foi que facilitou a divulgação do sero estado ao parceiro e isso os deixou mais confiantes. Para outros, os impactos mais positivos foram individuais/clínicos do que sociais; 47% disseram que I = I os ajudou a decidir começar a tomar TARV e serviu como um incentivo para continuar a tomar regularmente.
A reacção inicial mais comum dos pacientes que não ouviram falar de I = I foi a convicção de que outras pessoas, especialmente os parceiros sexuais, achariam difícil acreditar. “Eu ainda não consigo acreditar – provavelmente as pessoas seronegativas também acharão difícil acreditar”, disse um deles. “(Meu) parceiro negativo ainda se preocupa em fazer sexo comigo”, disse outro.
42% das pessoas queriam mais informação disponível, especialmente on-line, dirigida a não especialistas. Uma pessoa queria “Workshops onde podemos trazer amigos/ familiares/ parceiros/ outras pessoas HIV-negativas, basicamente pessoas em nossas vidas que precisam ouvir as notícias dos profissionais.”
Houve, no entanto, onze pacientes (14%) que tiveram reacções negativas. Algumas pessoas experimentaram reacções adversas ao TARV e não tinham certeza se a I = I as compensou para melhorar sua qualidade de vida. Algumas pessoas simplesmente achavam a notícia confusa ou menos convincente. Um paciente opôs-se fortemente a espalhar a mensagem I = I e disse; “Por que ele está sendo vendido como verdade quando não é? Diga a verdade, não importa quão pequeno seja o risco. Outros, no entanto, responderam com alegria e alívio: “Esta I = I trouxe de volta a minha felicidade”, disse um deles.
Quinze médicos, seis conselheiros de saúde, cinco enfermeiras, quatro psicólogos e um representante de pacientes responderam à pesquisa dos médicos. 87% (ou seja, todos, excepto quatro) da equipe disseram que haviam discutido I = I com os pacientes. Apenas 35% sentiram que todos ou a maioria de seus pacientes sabiam sobre I = I, em comparação com 68% dos pacientes que realmente sabiam disso.
Em geral, no entanto, era interessante como as respostas dos 31 profissionais de saúde eram congruentes com as respostas dos pacientes. Os médicos estimaram que 77% dos seus pacientes tiveram uma resposta positiva a I = I e 14% uma resposta negativa, o que corresponde quase exactamente aos números de pacientes de 79% positivos e 14% negativos.
Desestimando essas reacções um pouco mais, os médicos relataram que 70% de seus pacientes reagiram com alívio, 37% com confusão, 33% com descrença e 3% com raiva – esses 3% representando a única pessoa citada acima. Os clínicos tiveram a tendência a superestimar o impacto de I = I na divulgação e no namoro, e subestimaram seu impacto sobre a aceitação e adesão ao tratamento.
A pesquisa e a declaração da BHIVA
Na abertura da conferência da BHIVA, dois dias antes, o Dr. Nadi Gupta, do Rotherham Hospital, citou uma de suas pacientes que foi levada às lágrimas quando ouviu falar de I = I. “A única coisa em que meus amigos precisam pensar sempre que saem de casa é a roupa que vão usar”, disse a paciente ao médico. “Tudo o que eu penso é sobre o HIV. Não consegui namorar ninguém por causa do meu HIV. Agora posso continuar minha vida e viver sem o medo de transmiti-la.”
Gupta estava relatando o questionário do BHIVA realizado em outubro do ano passado sobre a prática de seus membros em dizer aos seus pacientes HIV positivos sobre I = I. As 270 respostas foram anônimas, então não sabemos o papel dos funcionários dos entrevistados, embora a maioria provavelmente seja de médicos que trabalham em serviços de HIV. Embora apenas três entrevistados nunca tinham ouvido falar de I = I, as respostas diferiram extensivamente entre as outras 267 em relação a quando elas contavam aos pacientes e o que eles diziam. Sete (2,75%) dos entrevistados disseram que discutiram I = I “somente se perguntado” e seis (2,35%) disseram “eu não”.
Entre os outros, embora 69% dos entrevistados tenham dito que discutiram I = I quando os pacientes foram diagnosticados e 55% disseram que “quando iniciam o tratamento”, 48% disseram “quando se tornam indetectáveis” e 38% disseram “quando estão totalmente aderentes”. Embora essas não sejam categorias exclusivas – portanto, alguns médicos poderiam discutir I = I em todas as quatro ocasiões, deixa em aberto a questão de saber se alguns clínicos apenas discutem isso quando se sentem seguros de que os pacientes não correm risco de transmitir o HIV. Cerca de 12% disseram ter discutido I = I com pacientes com status de HIV desconhecido, muitas vezes para encorajar testes.
BHIVA, em um comunicado publicado em novembro de 2018 após a pesquisa, diz que I = I deve ser discutido “Proactivamente, com todas as pessoas vivendo com HIV em pontos apropriados durante o tratamento inclusive, mas não limitando a discussão aos momentos específicos, (no diagnóstico, ao iniciar tratamento, para incentivar a adesão, quando indetectável, e se planejando para conceber).” A pesquisa também descobriu que os médicos estavam usando termos diferentes para falar sobre o risco de transmissão quando as pessoas são indetectáveis.
37% disseram que usaram o termo “risco zero” ou “nenhum risco”. Mas 22% preferiram usar a frase “próximo de zero”, 11% “insignificante”, 10% “práticamente impossível” e 8,3% “extremamente baixo”.
A campanha de Acesso à Prevenção, que promove a mensagem I = I, adverte contra o uso de termos ambíguos, como “insignificantes”, já que “muitas vezes são mal interpretados como ainda um risco a ser considerado nas decisões de saúde sexual e reprodutiva”.
85% disseram que ainda recomendam que as pessoas divulguem o seu HIV a parceiros sexuais, se forem indetectáveis, mas muitos acrescentam comentários como “sim, mas já não lhes digo que tenham” ou “nem sempre se estão se divertindo, mas a divulgação é importante em um relacionamento de longo prazo ”.
56% dos entrevistados disseram que ainda aconselhavam os pacientes a usar preservativos, mas muitos acrescentaram frases como “sim, para evitar DSTs ou gravidez” ou “sim, se em um relacionamento não exclusivo”. Quase um quarto disse que eles não mais aconselhavam os pacientes a usar preservativos, enquanto 12% disseram que não sabiam o que dizer.
Entre os outros, embora 69% dos entrevistados tenham dito que discutiram I = I quando os pacientes foram diagnosticados e 55% disseram que “quando iniciam o tratamento”, 48% disseram “quando se tornam indetectáveis” e 38% disseram “quando estão totalmente aderentes” . Embora essas não sejam categorias exclusivas – portanto, alguns médicos poderiam discutir I = I em todas as quatro ocasiões -, deixa em aberto a questão de saber se alguns clínicos apenas discutem isso quando se sentem seguros de que os pacientes não correm risco de transmitir o HIV. Cerca de 12% disseram ter discutido I = I com pacientes com status de HIV desconhecido, muitas vezes para encorajar testes.
Em ambas as pesquisas, os médicos disseram que sentiam que deveria haver mais material para mostrar aos pacientes, mais mensagens sobre I = I exibidas em clínicas / folhetos, e que idealmente deveria haver outra intensa campanha de informação sobre saúde pública.
Conclusões
- Os clínicos tiveram a tendência a superestimar o impacto de I = I na divulgação e no namoro, e subestimaram seu impacto sobre a aceitação e adesão ao tratamento.
- A pesquisa também descobriu que os médicos estavam usando termos diferentes para falar sobre o risco de transmissão quando as pessoas são indetectáveis.
- A declaração da BHIVA diz: “Recomendamos terminologia consistente e não ambígua ao discutir U = U como ‘sem risco’ ou ‘risco zero’ de transmissão sexual do HIV, evitando termos como ‘risco negligenciável’ e ‘risco mínimo’”.
Referências
Tradução e adaptação do Artigo:
Adams N. U=U: patient and staff awareness, understanding and impact. 25th British HIV Association Conference, Bournemouth, oral presentation, abstract O029, 2019.
http://www.aidsmap.com/page/3478750/
Artigos relacionados
http://localhost/2018/11/carga-viral-indetectavel-e-tratamento-como-prevencao/
Priorização de grupos de risco para vacinação contra influenza em locais com recursos limitados – Um estudo de caso da África do Sul

Um estudo realizado no ano passado na África do Sul demostra que priorizando a vacinação com fundos públicos contra a gripe sazonal ao grupo de mulheres gravidas e população adulta com HIV/SIDA pode se evitar muitos potenciais internamentos nas unidades sanitárias poupando assim grandes quantidades de dinheiro para outros fins no Sistema Nacional de Saúde, consequentemente se reduz o absentismo laboral.
Métodos:
Foram ecolhidos dados de carga de doenças locais (publicados e não publicados) e foram publicados dados de eficácia de vacina em grupos de risco e adultos saudáveis. Foram usados esses dados para ajudar os formuladores de políticas com priorização do grupo de risco para a vacinação contra influenza. A fórmula usada para avaliar a possível doença evitada por vacina em cada grupo de risco foi: taxa de hospitalização associada à influenza (ou morte) por 100.000 habitantes * eficácia da vacina contra influenza (VE). Foram estimados ainda o custo por dia de hospital evitado e o custo por ano de vida poupado pela vacinação contra influenza.
Custo por dia de hospital evitado / ano de vida salvo
Também examinamos os anos potenciais de vida salvos pela vacinação de 100.000 indivíduos em cada grupo alvo e o custo por ano de vida salvo. O custo de vacinar 100.000 indivíduos foi estimado como o preço da vacina de dose única (USD3) * 100.000 para todos os grupos, exceto crianças de 6 a 23 meses para os quais o preço foi dobrado. 3. A duração média da hospitalização foi estimada a partir de dados locais de vigilância de doenças respiratórias graves . O custo por dia de hospital evitado foi calculado dividindo o custo de vacinação de 100.000 indivíduos pelo produto da duração média da hospitalização e das hospitalizações estimadas evitadas por 100.000 vacinados. Os anos estimados de vida salvos foram calculados para cada grupo de risco com base na expectativa de vida em anos por idade e estado de HIV. O custo por ano de vida poupado foi calculado dividindo o custo de vacinação de 100.000 indivíduos pelo produto da média de anos de vida salvos por morte evitada e as mortes estimadas evitadas por 100.000 vacinados. As hospitalizações estimadas e as mortes evitadas pelo programa atual e pelos programas de vacinação contra influenza foram determinadas multiplicando-se o número de doses administradas / 100.000 pela taxa de hospitalizações e mortes evitadas por 100.000 vacinados.
Custo por dia de hospital evitado e custo por ano de vida salva.
O custo por dia de hospital evitado variou de USD148-1.344 com uma média ponderada pela população de USD 386 (95% CI 244–761). O custo por dia de hospital evitado foi menor entre as mulheres grávidas e seus bebês (USD148), adultos infectados pelo HIV (USD196) e adultos e crianças com TB (USD206). Os maiores custos por dia de internação evitados foram em crianças de 6 a 23 meses (US $ 1.344) e adultos e crianças de 5 a 64 anos com doenças crônicas não relacionadas ao HIV e não-tuberculose (US $ 1.276). O custo por ano de vida economizado variou de US $ 112-1.230 com média ponderada da população de US $ 429 (IC95% 226 a 1.425) e foi menor entre adultos e crianças com TB (US $ 112), adultos infectados pelo HIV (US $ 257) e gestantes mulheres (US $ 373).
Resultados
Mulheres grávidas, adultos infectados pelo HIV e adultos e crianças com tuberculose tiveram entre as estimativas mais altas de internações evitadas por 100.000 vacinados e adultos com 65 anos ou mais tiveram as mortes estimadas mais altas evitadas por 100.000 vacinados. No entanto, ao avaliar o custo por dia de hospital evitado (intervalo: USD148-1.344) e o custo por ano de vida poupado (intervalo: USD112-1.230); adultos e crianças com TB, adultos infectados pelo HIV e gestantes tiveram o menor custo por desfecho evitado.
Tabela 5
Estimativas de hospitalizações e mortes potencialmente evitadas em programas de vacinação contra influenza atuais e previstos, África do Sul, 2016.

Os países com recursos limitados como Moçambique e com apoio dos parceiros de cooperação, podem e devem investir em grupos de alto risco como mulheres grávidas, população adulta vivendo com HIV/SIDA assim como população com doenças crónicas como Diabetes, Hipertensão Arterial, Cancro, etc pois esses grupos representam um alto potencial para internamento nas Unidades Sanitárias por complicações relacionadas com Gripe Estacional
Referencia:
Poliomielite – Epidemiologia e Situação Actual em Moçambique
Epidemiologia
A poliomielite é uma doença transmissível aguda causada por qualquer um dos três sorotipos de poliovírus (tipos 1, 2 ou 3). Os poliovírus são disseminados por via de transmissão fecal-oral e oral-oral. Onde o saneamento é pobre, predomina a transmissão fecal-oral, enquanto a transmissão oral-oral pode ser mais comum onde os padrões de saneamento são altos. Na maioria das configurações, é provável que ocorram padrões mistos de transmissão.
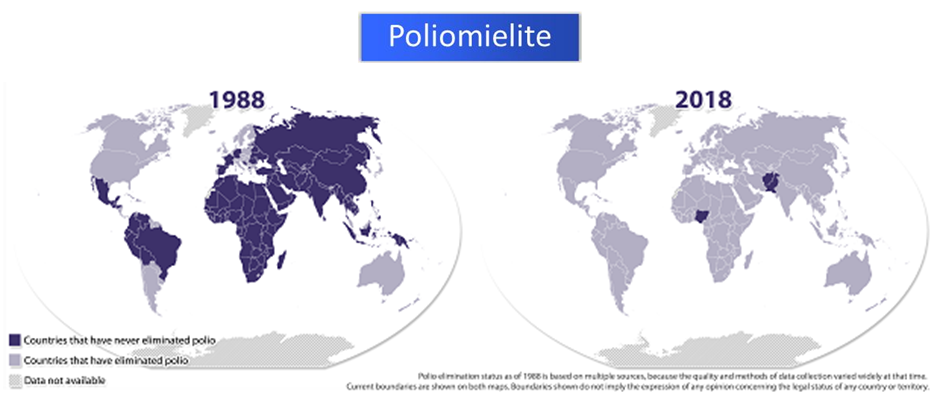
Em 1988, a carga global anual de poliomielite paralítica foi estimada em mais de 350.000 casos, com transmissão de poliovírus selvagem (Wild Poliovirus – WPV) relatada em mais de 125 países. A Assembleia Mundial da Saúde resolveu erradicar a poliomielite até o ano 2000 estabelecendo a Iniciativa Global de Erradicação da Pólio (Global Polio Eradication Initiative – GPEI). Em todo o mundo, o uso sustentado de vacinas contra a poliomielite desde 1988 levou a uma queda abrupta na incidência global de poliomielite em >99% e no número de países com pólio endêmica de 125 a apenas 2 em 2015 (Afeganistão e Paquistão).

Em 2014, 359 casos de poliomielite paralítica causada por poliovírus selvagens foram notificados, todos devidos a WPV tipo 1 (WVP1). Em contraste, em 2015, foram relatados apenas 73 casos, todos devido ao WPV1, o menor número registrado para qualquer ano civil. A distribuição geográfica da transmissão da WPV foi progressivamente reduzindo, com casos relatados de apenas dois países em 2015 em comparação com nove países em 2014.
O último caso de poliomielite causado por WPV tipo 2 de circulação natural (WPV2) foi registrado na Índia em 1999. A erradicação global de WPV2 foi certificada em 2015. Nenhum caso devido ao tipo WPV 3 (WPV3) foi detectado globalmente desde 10 de novembro de 2012 na Nigéria. Na ausência de casos de poliomielite causada por WPV2 por >16 anos, os vírus da vacina tipo 2, que são componentes da oral polio vaccine (OPV) viva actual, tornaram-se uma causa significativa de poliomielite paralítica. Agora é importante eliminar essa carga de doenças relacionadas à vacina.
Patogenia
Os poliovírus são enterovírus humanos da família Picornaviridae. Os poliovírus são vírus não encapsulados com um genoma de RNA de cadeia simples e um capsídeo de proteína. Os 3 sorotipos de poliovírus têm diferentes sítios antigênicos nas proteínas do capsídeo. Os poliovírus compartilham a maioria de suas propriedades bioquímicas e biofísicas com outros enterovírus. Eles são resistentes à inactivação por muitos detergentes e desinfetantes comuns, incluindo sabonetes, mas são rapidamente inactivados pela exposição à luz ultravioleta. A infectividade viral é estável durante meses a +4 °C e durante vários dias a +30 °C.
Doença
O período de incubação é geralmente de 7 a 10 dias (variação de 4 a 35 dias). A maioria das pessoas infectadas com o poliovírus não apresenta sintomas. A replicação viral na faringe e no trato gastrointestinal têm como resultado a expulsão do vírus na saliva e nas fezes. Aproximadamente 25% dos infectados desenvolvem sintomas menores transitórios, incluindo febre, dor de cabeça, mal-estar, náusea, vômito e dor de garganta. Em alguns indivíduos (aproximadamente 4%) com essa doença menor, desenvolvem sinais de irritação meníngea, com rigidez de nuca, cefaleia intensa e dor nos membros, nas costas e no pescoço, sugestivos de meningite asséptica (poliomielite não paralítica). Esta forma de poliomielite dura entre 2 e 10 dias e, em quase todos os casos, a recuperação é completa.
A poliomielite paralítica é um resultado raro e ocorre quando o poliovírus entra no sistema nervoso central por meio do fluxo axonal periférico ou do nervo craniano e se replica nas células do corno anterior (neurônios motores) da medula espinhal. Observa-se em <1% das infecções por poliovírus em crianças <5 anos de idade, variando com sorotipo e idade. A proporção de casos de paralisia para infecções foi estimada por 100 infecções em aproximadamente 0,5 para o sorotipo 1, 0,05 para o sorotipo 2 e 0,08 para o sorotipo 3, com base em dados de 15 países. Dependendo do grau e extensão do compromisso dos neurônios motores pode ocorrer paralisia temporária ou permanente dos músculos respectivos. Em casos raros, a destruição viral das células bulbares resulta em paralisia respiratória e morte.
A manifestação clínica típica da poliomielite paralítica é a paralisia flácida aguda (PFA) que afecta os membros, principalmente as pernas, pelo geral assimetricamente, enquanto a sensibilidade permanece intacta. A paralisia persistente e as deformidades resultantes são sequelas comuns. As taxas de letalidade entre os casos de paralisia variam de 5% a 10% em crianças e de 15% a 30% em adolescentes e adultos, predominantemente associadas ao envolvimento bulbar. A síndrome pós-pólio, com sintomas aparecendo de 15 a 30 anos após a recuperação do ataque de paralisia original, ocorre em 25% a 50% dos casos, com sintomas que incluem fraqueza muscular aguda ou aumentada, dor nos músculos e fadiga.
Tratamento
Embora alguns compostos antivirais contra o poliovírus estejam actualmente sendo desenvolvidos, ainda não estão disponíveis medicamentos anti-virais específicos para a poliomielite. O tratamento consiste em cuidados de suporte sintomáticos durante a fase aguda, incluindo suporte respiratório em casos com paralisia muscular respiratória. As sequelas neuromusculares são mitigadas pela fisioterapia e pelo tratamento ortopédico.
Diagnóstico
O diagnóstico de poliomielite paralítica é apoiado por:
- curso clínico,
- teste virológico e
- déficit neurológico residual 60 dias após o início dos sintomas.
Os testes laboratoriais, como a medição de anticorpos (especialmente pré- e pós-início de paralisia), e outros estudos, como ressonância magnética, electromiografia e/ou testes de condução nervosa, podem ajudar a fortalecer ou excluir o diagnóstico de poliomielite. A OMS usa uma definição de caso de rastreio sensível para a identificação de casos de PFA e para investigação de qualquer caso de PFA em uma pessoa com menos de 15 anos ou em uma pessoa de qualquer idade em quem haja suspeita de poliomielite. Contudo, o exame virológico é essencial para a confirmação do diagnóstico de poliomielite; isso envolve a detecção do poliovírus das fezes de pacientes com PFA e posterior caracterização do poliovírus isolado para determinar se ele é associado à vacina, derivado da vacina ou vírus selvagem.
Os diagnósticos moleculares, como a reação em cadeia da polimerase, são usados para diferenciar o WPV, poliovírus derivados da vacina (vaccine-derived polioviruses – VDPV) e poliovírus semelhante a Sabin. Além disso, todos os isolados de poliovírus discordantes são parcialmente sequenciados para determinar sua origem e relação com outros isolados. De acordo com os resultados laboratoriais e a revisão pelos comitês nacionais de especialistas em pólio, os casos são classificados como confirmados, compatíveis com a polio ou negativos para a polio. A vigilância da PFA é complementada pela vigilância ambiental que envolve o teste dos esgotos ou outras amostras ambientais para a presença de poliovírus.
Imunidade adquirida naturalmente
Os indivíduos imunocompetentes infectados pelo poliovírus desenvolvem imunidade por meio de respostas imunes humorais (anticorpo circulante) e mucosas (imunoglobulina A secretora). A presença no sangue de anticorpos neutralizantes contra poliovírus indica imunidade protectora. O anticorpo detectável é um excelente correlato de proteção contra doença paralítica. No entanto, a imunidade é específica do sorotipo, sem proteção cruzada entre os sorotipos. A imunidade da mucosa diminui a replicação e a excreção (disseminação) do vírus e, portanto, fornece uma barreira potencial à sua transmissão. Indivíduos com distúrbios de imunodeficiência relacionados a células B têm um risco aumentado de manifestações paralisantes de poliomielite ou excreção prolongada de vírus.
MOÇAMBIQUE: PAÍS LIVRE DA PÓLIO
O 1 de Julho de 2016 durante a Reunião Anual da Comissão Africana para a Certificação da Erradicação da Poliomielite levada a cabo em Argel, capital da Argélia, Moçambique foi declarado País Livre da Pólio. Esse ano três Países, nomeadamente Moçambique, Niger e o Tchad submeteram as candidaturas para Certificação, sendo Moçambique um dos poucos Países que conseguiu na 1ª submissão.
Em 1997 Moçambique iniciou um processo de vigilância baseada no caso que consiste na confirmação laboratorial de todos os casos suspeitos de poliomielite através da análise de amostras de fezes de todos os casos com Paralisia Flácida Aguda (PFA). Para a confirmação da presença do vírus, as amostras são testadas no laboratório de Virologia do Instituto Nacional de Doenças Transmissíveis na África do Sul.
Como resultado da implementação desta e de outras estratégias tendentes à erradicação, o País não registou casos de poliomielite por poliovírus selvagem no intervalo de 1997 a 2016. A fase posterior à certificação implicava uma maior exigência devido que o País deve garantir a qualidade nos seguintes aspectos:
- Manter os indicadores de certificação de vigilância e de imunização em todos os Distritos, até que todos os Países da Região Africana sejam certificados de modo a garantir uma interrupção sustentada da transmissão da Pólio
- Garantir a capacidade de resposta a eventuais surtos da pólio no País
- Reforçar e implementar a expansão da vigilância ambiental e
- Intensificar as actividades de contenção laboratorial do vírus.
Em Janeiro de 2017, um único vírus VDPV2 foi isolado de um menino de 5 anos com paralisia flácida aguda, na província da Zambézia (distrito de Mopeia). A resposta ao surto foi conduzida no primeiro semestre de 2017 com a campanha de vacinação oral monovalente contra a poliomielite tipo 2 (mOPV2).
Em Janeiro do presente ano, um novo surto de poliovírus tipo 2 derivado de vacina circulante (cVDPV2) foi confirmado em Moçambique. Dois casos isolados de poliovírus tipo 2 derivados da vacina circulantes geneticamente ligados (cVDPV2) foram detectados a partir de um caso de PFA, com um início de paralisia em 21 de outubro de 2018, em uma menina de seis anos sem histórico de vacinação (distrito de Molumbo, província da Zambézia) e um contacto comunitário do caso.
A campanha de vacinação, resposta ao novo surto, foi realizada, entre 30 de Janeiro e 4 de Fevereiro do presente ano, abrangendo distritos seleccionados de Zambézia, Nampula e Niassa.
Referências:
- WHO; Weekly epidemiological record, 25 MARCH 2016, 91th YEAR / No 12, 2016, 91, 145–168. http://www.who.int/wer
- https://afro.who.int/pt/news/mocambique-declarado-pais-livre-da-polio
- https://reliefweb.int/report/mozambique/polio-outbreak-confirmed-mozambique
- https://www.cdc.gov/polio/progress/index.htm
Gripe sazonal

Gripe (Sazonal)
A gripe sazonal é uma infecção viral aguda. Os vírus da influenza circulam em todo o mundo.
Patógeno
Existem quatro tipos de vírus da gripe sazonal: A, B, C e D. As causas das epidemias sazonais são vírus influenza tipo A e B.
• Os vírus influenza A são classificados em subtipos de acordo com as combinações de duas proteínas na sua superfície: hemaglutinina (HA) e neuraminidase (NA). Os subtipos actualmente circulantes no ser humano são A (H1N1) e A (H3N2). A (H1N1) também é conhecido como A (H1N1) pdm09, porque foi a causa da pandemia de 2009 e mais tarde substituiu o vírus da pandemia gripe sazonal A (H1N1) que circulou até então. Todas as pandemias conhecidas foram causadas por vírus influenza tipo A.
• Os vírus tipo B não são classificados como subtipos, mas os vírus circulantes actualmente podem ser divididos em dois subtipos B/ Yamagata e B/ Victória.
• Os vírus tipo C são detectados com menos frequência e geralmente causam infecções menores, não são importantes do ponto de vista da saúde pública.
• Os vírus tipo D afectam principalmente o gado e não parecem ser uma causa de infecção ou doença no ser humano.
Sinais e Sintomas
A gripe sazonal é caracterizada pelo início repentino de febre, tosse (geralmente seca), dores músculares, articulação, cabeça e garganta, desconforto intenso e corrimento nasal abundante. A tosse pode ser intensa e durar 2 semanas ou mais. A Febre e outros sintomas geralmente desaparecem na maioria dos casos dentro de uma semana, sem precisar de atenção médico. Entretanto, em pessoas de alto risco (veja abaixo), a gripe pode ser uma doença grave e até mesmo mortal.
A doença pode ser leve, grave ou até fatal. A hospitalização e morte são mais frequentes em grupos de alto risco. Estima-se que as epidemias anuais causem de 3 a 5 milhões casos graves e 290 000 a 650 000 mortes.
Nos países industrializados, a maioria das mortes relacionadas à influenza mais de 65 anos de idade. As epidemias podem causar grande absenteísmo no trabalho / escola e prejuízos de produtividade. As clínicas e hospitais podem ficar sobrecarregados durante os períodos de actividade máxima da doença.
Os efeitos das epidemias sazonais nos países em desenvolvimento não são bem conhecidos, mas Pesquisas indicam que 99% das mortes de crianças menores de 5 anos com infecções das vias aéreas inferiores relacionadas à influenza ocorrem nesses países.
Epidemiologia
Qualquer faixa etária pode ser afectada, embora alguns corram mais riscos do que outros.
• As pessoas com maior risco de doença grave ou complicações são mulheres grávidas, menores de 59 meses, idosos e pacientes com doenças crônicas (cardíacas, pulmonares, renal, metabólica, do sistema nervoso, hepática ou hematológica) ou imunossupressão (por HIV / SIDA, quimioterapia, corticosteróide ou neoplasias malignas).
• Devido à sua exposição aos pacientes, os profissionais de saúde correm grande risco de se infectarem pelos vírus da gripe e transmiti-los, especialmente para as pessoas vulneráveis.
A gripe sazonal é facilmente disseminada e é transmitida rapidamente em ambientes como escolas e lares de idosos. Ao tossir ou espirrar, as pessoas infectadas se dispersam o ar, a distâncias de até 1 metro, gotículas infecciosas (com vírus), infectando pessoas próximas que inspiram essas gotículas. O vírus também pode ser transmitido pelas mãos contaminadas. Para evitar a transmissão, você deve lavar as mãos com freqüência e cobrir o boca e nariz com um lenço ao tossir. Em climas temperados, epidemias sazonais produzem principalmente durante o inverno, enquanto em regiões tropicais como Moçambique podem aparecer ao longo do ano, produzindo mais surtos irregulares.
O período de incubação (tempo entre a infecção e o início da doença) é cerca de 2 dias, mas varia de 1 a 4 dias.
Diagnóstico
A maioria dos casos humanos de gripe é diagnosticada pela clínica. No entanto, outros vírus respiratórios, como rinovírus, vírus sincicial respiratório, vírus parainfluenza e os adenovírus também podem causar síndromes do tipo influenza que dificultam o diagnóstico diferencial durante períodos de baixa atividade de influenza e fora de situações epidêmicas.
Para estabelecer um diagnóstico definitivo, é necessário obter amostras respiratórias adequadas e realizar testes laboratoriais. Coleta, armazenamento e transporte adequados de amostras respiratórias é o primeiro passo essencial para a detecção de infecções por vírus gripe por testes laboratoriais. A confirmação é geralmente feita através de detecção directa de antigénios, isolamento do vírus ou detecção do ARN específico do vírus por PCR-RT (reação em cadeia da polimerase com retrotranscriptase) em amostras de secreção aspiração faríngea, nasal ou nasofaríngea ou aspirados ou lavados traqueais. A OMS publicou várias orientações sobre técnicas laboratoriais e as atualiza periodicamente.
No ambiente clínico, são utilizados testes de diagnóstico rápido, mas a sua sensibilidade é baixa comparação com a PCR-RT, e sua confiabilidade depende em grande medida das condições de utilização
Tratamento
Pacientes com gripe sazonal sem complicações: os doentes que não pertencem a grupos de risco devem receber tratamento sintomático e avisar que, se tiver sintomas, fique em casa para reduzir o risco de transmissão.
O tratamento se concentra no alívio dos sintomas, como febre. Se a sua condição se deteriorar, eles devem procurar atendimento médico. Aqueles que pertencem a grupos com alto risco de sofrer doença grave ou complicações (veja acima) devem receber antivirais o mais rápido possível, além do tratamento sintomático.
Doentes com doença grave ou progressiva associada à gripe (síndromes) pneumonias, septicemia ou exacerbação de doenças crônicas subjacentes) também deve ser receber antivirais o mais rápido possível.
• Os inibidores da neuraminidase, como o oseltamivir, devem ser prescritos o mais cedo, (o ideal nas 48 horas após o início dos sintomas) para maximizar os benefícios terapêutico sua administração também pode ser considerada em pacientes que se apresentam tardiamente.
• Um tratamento é recomendado por um período mínimo de 5 dias, expansível até que haja uma melhora clínica satisfatória.
• Como eles estão associados a uma extensão da eliminação do vírus e imunossupressão que aumenta o risco de superinfecção bacteriana ou fúngica, os corticosteróides não devem ser usados sistematicamente, a menos que sejam indicados por outras razões, como a asma.
• Todos os vírus da gripe circulantes são actualmente resistentes a antivirais adamantinos, como amantadina e rimantadina, por isso não são recomendados como monoterapia.
O sistema global de vigilância e resposta da gripe da OMS (SMVRG) monitora a resistência do circulando vírus da gripe para antivirais para fornecer orientação oportuna sobre o uso de estas drogas no tratamento e, possivelmente, na profilaxia.
Prevenção
A maneira mais eficaz de prevenir a doença é a vacinação. Existem vacinas seguras e eficazes que são usados há mais de 60 anos. Imunidade de origem vacinal é atenuada ao longo do tempo, por isso a vacinação anual é recomendada. Os mais usados no mundo são vacinas injetáveis com vírus inativados.
Em adultos saudáveis, a vacinação contra influenza é protetora, mesmo quando os vírus circulantes não eles coincidem exatamente com os vírus da vacina. Entretanto, nos idosos, a vacinação pode ser menos eficaz na prevenção da doença, embora reduza a gravidade da doença e incidência de complicações e mortes. A vacinação é especialmente importante em pessoas com alto risco e aqueles que cuidam deles ou vivem com eles.
A OMS recomenda a vacinação anual em:
• grávida em qualquer fase da gravidez;
• crianças de 6 meses a 5 anos;
• mais de 65 anos de idade;
• pacientes com doenças médicas crônicas;
• profissionais de saúde.
As vacinas contra gripe são mais eficazes quando há grande coincidência entre os vírus circulantes e vírus da vacina. Devido à natureza mutável dos vírus da gripe, o SMVRG – um Sistema Mundial de Centros Nacionais de Influenza e Centros Colaboradores da OMS – faz uma monitorização contínua dos vírus da gripe circulantes na população humana e atualiza a composição de vacinas duas vezes por ano.
Durante muitos anos, a OMS vem atualizando suas recomendações sobre a composição de vacina trivalente, dirigida contra os três tipos mais representativos de vírus circulantes (dois subtipos de vírus influenza A e vírus B). Desde a temporada de gripe de 2013-2014 no Hemisfério Norte um quarto componente é recomendado. Estas vacinas tetravalentes contêm um vírus do segundo tipo B, e espera-se que ofereçam proteção mais ampla contra infecções por vírus influenza tipo B. Várias vacinas injetáveis estão disponíveis recombinantes e com vírus inativados. Existem também vacinas com vírus vivos atenuados na forma
de spray nasal.
A profilaxia com antivirais antes ou depois da exposição é possível, mas depende de vários fatores, como o tipo de exposição, o risco associado a ela e fatores pessoais.
Além de vacinação e tratamento antiviral, a gestão do ponto de vista da saúde público inclui medidas de proteção pessoal, tais como:
• Lave bem as mãos e seque-as bem;
• Mantenha uma boa higiene respiratória cobrindo a boca e o nariz ao tossir ou espirrar com lenços e descartá-los corretamente;
• Autoisolamento rapidamente em caso de desconforto, febre ou outros sintomas semelhantes aos da gripe;
• Evite o contato com pessoas doentes;
• Evite tocar nos olhos, nariz e boca.
Referencia
https://www.who.int/es/news-room/fact-sheets/detail/influenza-(seasonal)
Reguladores (FDA) dos EUA aprovam nova pílula combinada de duas drogas para HIV
Reguladores (FDA) dos EUA aprovam nova pílula combinada de duas drogas para HIV
Autor: Liz Highleyman (editor of NAM’s website aidsmap.com and co-edits HIV & AIDS Treatment in Practice).
A Food and Drug Administration (FDA) aprovou nesta semana o Dovato, um novo regime antiretroviral de comprimido único contendo o dolutegravir, um inibidor da integrase do HIV e o inibidor da transcriptase reversa nucleosídeo lamivudina.
Contextualização
Dovato, da ViiV Healthcare, é a primeira pílula combinada de duas drogas que fornece um regime completo de uma vez por dia para as pessoas que iniciam o tratamento do HIV pela primeira vez

O Juluca da ViiV, contendo dolutegravir e rilpivirina, é aprovado como uma opção de troca para aqueles atualmente em tratamento com uma carga viral indetectável, mas não para a terapia de primeira linha.
“Com esta aprovação, os pacientes que nunca foram tratados têm a opção de tomar um regime de duas drogas em um único comprimido, eliminando toxicidade adicional e potenciais interações medicamentosas de um terceiro medicamento”, disse Debra Birnkrant, diretora da Divisão de Alimentos da FDA. Produtos antivirais.
Outros regimes de comprimido único baseados em inibidores da integrase incluem Triumeq de ViiV (dolutegravir / abacavir / lamivudina), Biktarvy de Gilead Science (bictegravir / tenofovir alafenamida / emtricitabina) e Genvoya de Gilead (elvitegravir / cobicistat / tenofovir alafenamida / emtricitabina).
Objectivos
“Obter um tratamento que consuma menos medicamentos e que possa evitar problemas que advém da toma vários medicamentos por um longo período de tempo”.
Metodologia
A aprovação do Dovato foi baseada nos resultados dos estudos GEMINI 1 e 2 da fase 3, que juntos registraram mais de 1400 participantes. Eles foram aleatoriamente designados para receber Dovato ou Truvada (dolutegravir mais tenofovir disoproxil fumarato (TDF) e emtricitabina).
Conforme relatado na Conferência Internacional de Aids do último verão, 91% dos receptores Dovato e 93% da Truvada, tiveram carga viral indetetável em 48 semanas em uma análise conjunta de ambos os ensaios.
As taxas de resposta foram comparáveis para as pessoas que iniciaram com carga viral baixa ou alta no início do estudo. A falha virológica confirmada foi incomum em ambos os grupos de tratamento (menos de 1%) e nenhuma nova mutação de resistência a drogas foi detectada.
Ambos os regimes foram geralmente seguros e bem tolerados.
Dovato foi associado com menos efeitos colaterais do que o regime triplo (18% vs 24%, respectivamente), mas as taxas de abstinência devido a eventos adversos foram os mesmos em ambos os grupos (2%).
Os efeitos colaterais mais comuns associados ao Dovato foram cefaléia, diarréia, náusea, insônia e fadiga.
Conclusões:
- Dovato evita os potenciais problemas renais e ósseos associados ao tenofovir.
- Nos estudos GEMINI, o Dovato teve um efeito menos prejudicial nos biomarcadores séricos e urinários da função renal e nos marcadores de perda óssea.
- Alterações nos níveis de lipídios no sangue foram semelhantes nos dois grupos.
- O rótulo Dovato inclui uma advertência de prováveis efeitos adversos para pessoas com HIV e coinfecção por hepatite B (HBV). A lamivudina é activa contra ambos os vírus e pode levar ao desenvolvimento de HBV resistente a medicamentos e ao agravamento da inflamação do fígado ao parar o Dovato.
- As pessoas com co-infecção HIV / HBV devem, portanto, considerar a adição de tratamento para a hepatite B ou a escolha de um regime alternativo de HIV.
- O dolutegravir, um dos componentes de Dovato, tem sido associado a um pequeno risco de defeitos do tubo neural em bebês nascidos de mulheres que o utilizaram durante o início da gravidez. Dovato não deve ser usado no momento da concepção até o primeiro trimestre da gravidez, de acordo com o FDA.
- Apesar dessas restrições, a Dovato oferece uma opção segura e fácil de usar para pessoas com diagnóstico recente de HIV.
Referência
Tuberculose: Epidemiologia e Medidas de Prevenção
DEFINIÇÃO
A tuberculose é uma doença infecto-contagiosa causada pela bactéria Mycobacterium tuberculosis (bacilo de Koch), que atinge principalmente os pulmões, sendo chamada de tuberculose pulmonar, mas pode acometer diversas partes do organismo, neste caso sendo chamada de tuberculose extrapulmonar. Nem todos os infectados pelo bacilo desenvolvem a doença. Ele pode permanecer no organismo durante anos, sem que a pessoa adoeça por tuberculose, e recebe o nome de infecção latente por tuberculose (ILTB).
As pessoas infectadas podem adoecer por tuberculose, porém existem algumas condições que comprometem o sistema de defesa do organismo, propiciando a doença. Pessoas com patologias como diabetes, infecção pelo HIV/aids, câncer, uso de tabaco estão sob maior risco de desenvolver a doença activa. Condições desfavoráveis de vida como desnutrição, situação de rua, privação de liberdade, necessidades decorrentes do uso de álcool e outras drogas, além de barreiras de acesso aos serviços de saúde também colocam o indivíduo em maior vulnerabilidade ao adoecimento.
Factos importantes
Todos os dias, quase 4500 pessoas perdem a vida com tuberculose e perto de 30.000 pessoas adoecem com essa doença evitável e curável. Os esforços globais para combater a tuberculose salvaram cerca de 54 milhões de vidas desde o ano 2000 e reduziram a taxa de mortalidade por tuberculose em 42%.
Em Moçambique, a TB constitui uma das causas mais comuns de morbi-mortalidade em indivíduos vivendo com HIV/SIDA, tendo em conta que 36% de novos casos da tuberculose são co–infetados pelo HIV e, a taxa de óbito rondou em 6% em 2018. A importância clinica e epidemiológica da doença em nosso meio é amplamente conhecida pois, segundo a OMS, estima-se que cerca de 163 mil pessoas são infetadas anualmente pela doença em Moçambique.
MODO DE TRANSMISSÃO
A principal via de transmissão da tuberculose é a via aérea. Cada episódio de tosse, num doente com tuberculose pulmonar ou laríngea com baciloscopia positiva, origina cerca de 3.500 gotículas de aerossóis, que são invisíveis a olho nu, contendo cada uma 2 a 3 bacilos da TB (bacilos de Koch ou BK). As gotículas de maiores dimensões caem no solo ou, se inaladas, ficam depositadas nas vias aéreas superiores e são eliminadas pelos mecanismos de defesa do aparelho respiratório, enquanto as mais leves ficam suspensas no ar durante várias horas ou mesmo dias e são inaladas por outras pessoas. São estas as responsáveis pela transmissão da infecção tuberculosa, sobretudo nos ambientes com pouca ou nenhuma ventilação.
Cada doente com TB pulmonar/laríngea com baciloscopia positiva (BK+) transmite a infecção a 10-15 pessoas por ano. Destas 10% (HIV- ) e 50% (HIV+) desenvolvem a TB doença. Doentes com TB pulmonar com baciloscopia negativa (BK negativo) transmitem também a TB mas apenas a 1-2 pessoas por ano.
O risco de transmissão depende:
- Grau de contagiosidade do caso índice
- Condições ambientais de segregação, aglomerados, pouca ventilação
- Duração da exposição
CONTROLO DA INFECÇÃO
Para quebrarmos a cadeia de transmissão a medida mais importante é de diagnosticar e tratar precocemente os casos de TB sobretudo os que têm BK+. O sol, através de raios ultravioleta, mata o BK em 5 minutos. Assim, manter as casas, unidades sanitárias, quartéis, prisões, escolas e transportes públicos bem ventiladas e deixar entrar os raios solares, constituem medidas acessíveis e eficazes contra a transmissão da TB. O BK também é destruído em Hipoclorito de sódio a 1% (lixivia), e no calor a 60ºC em 20 minutos e a 70ºC em 5 minutos.
A nível das unidades sanitárias é necessário ter em consideração alguns aspectos práticos para evitar a transmissão nosocomial (intrahospitalar). As salas de espera devem ser bem arejadas e ensolaradas (o ideal são as varandas cobertas), dar prioridade nas triagens e consultas aos doentes com tosse, para diminuir o tempo de permanência e nunca colocar no mesmo quarto doentes com TB junto de outros doentes que não estejam em tratamento de TB, sobretudo se são casos de HIV/SIDA, diabetes, malnutrição, alcoolismo, silicose, neoplasias, insuficiência renal, e outras causas que deprimem o sistema imunológico.
Nos doentes temos que implementar actividades de Informação Educação e Comunicação (IEC) de qualidade sobretudo a “Etiqueta da Tosse“ para diminuir a transmissão da doença. Os doentes devem usar as máscaras cirúrgicas quando se deslocam na US e os trabalhadores de saúde devem usar os respiradores N95.
Outra forma de transmissão da TB (M. bovis) e que pode provocar TB sobretudo na laringe, gânglios ou intestinos é a ingestão de leite não fervido ou pasteurizado e carne mal cozida sobretudo nas zonas rurais. É muito importante alertar as populações para este problema e aconselhar a ferver o leite, a cozer bem a carne e a manterem os animais longe das habitações.
DIAGNÓSTICO CLÍNICO
Os sintomas respiratórios suspeitos da tuberculose pulmonar (TBP) são:
- tosse com duração de 2 ou mais semanas,
- expectoração,
- hemoptises,
- dor toráxica,
- e dispneia.
Os sintomas constitucionais mais frequentes são: febre de qualquer tipo, de predomínio vespertino, anorexia, emagrecimento, suores nocturnos e astenia. Estas não são manifestações específicas da TBP. Muitas patologias respiratórias, e não só, apresentam uma sintomatologia semelhante. Perante um doente com estas manifestações é obrigatória a realização de 2 baciloscopias da expectoração realizadas em 2 dias : a primeira amostra colhida no momento da 1ª consulta (amostra imediata) e a segunda na manhã seguinte, em casa ao acordar (amostra matinal).
Tosse Crónica:
As causas de tosse por mais de 2 semanas são muitas e devem ser pensadas na elaboração da história clínica para que não sejam feitos sobrediagnósticos de tuberculose. A norma de todos os doentes com tosse há mais de 2 semanas, e que não sofram de outra doença crónica conhecida, como a asma brônquica (atenção aos casos de TB associada devido ao uso prolongado de corticosteroides), bronquiectasias, DPOC, insuficiência cardíaca etc., é de realizarem um ciclo de baciloscopias da expectoração. Apenas 10-15% dos casos a quem se pede o exame directo de expectoração, terão baciloscopia positiva.
Causas pulmonares mas frequentes de tosse crónica: TB ou outras micobacterioses e suas sequelas, Pneumonias virais, bacterianas ou fúngicas, Asma brônquica, Doença Pulmonar Obstructiva Crônica – DPOC, Bronquiectasias, Infecção Respiratória Aguda (IRA)- sequelas, Abcesso pulmonar, Micoses e parasitoses pulmonares, Sarcoidose, S.Kaposi pulmonar.
Outras causas frequentes: TB da laringe, Rinite alérgica, Laringite/faringite/otite, Insuficiência cardíaca esquerda, Hipertensão arterial, Estenose mitral.
Hemoptises:
As hemoptises podem surgir na tuberculose pulmonar, em especial nas formas cavitadas e nas sequelas (bronquiectasias, cavidade residual, aspergiloma, aneurisma de Rasmussen). As causas de hemoptises podem ser várias e devem ser lembradas perante o doente que as apresenta. Cerca de 15% dos casos com TBP apresentam hemoptises e são sempre uma emergência médica pelo risco de vida que representam, sobretudo devido à asfixia (hemoptises fulminantes).
Causas comuns das hemoptises: Tuberculose activa e suas sequelas, Bronquiectasias, Enfarte pulmonar, Carcinoma brônquico, Abcesso pulmonar, Bronquite aguda, Bronquite crónica.
DIAGNÓSTICO LABORATORIAL
Exame directo (baciloscopia): O exame directo da expectoração (baciloscopia) é o meio de diagnóstico mais usado nos casos de TB pulmonar. A sua técnica é simples, rápida e barata. Pode ser também utilizado no diagnóstico da TB extrapulmonar (em qualquer líquido corporal ou material de biópsia) embora a rentabilidade seja muito baixa. Contudo, o exame directo do aspirado ganglionar (punção aspirativa com agulha fina ) dos gânglios periféricos tem uma alta rentabilidade.
O exame directo usando a coloração de Zielh- Neelsen é o meio de diagnóstico utilizado em todo o país e a sua realização é obrigatória no diagnóstico da tuberculose pulmonar nos adultos mesmo se o doente não conseguir expectorar (colhe-se a saliva).
Cultura: Recomendada em casos suspeitos com baciloscopia negativa, para diagnóstico de formas extrapulmonares, em casos de resistência às drogas, e para descartar infecção por micobactérias não tuberculosas.
Parâmetros diagnósticos
|
Se uma amostra é (+) e a outra é (-), realizar terceira:
Tuberculose extrapulmonar: Unidade de Referência |
TESTE DE MANTOUX OU TESTE DE SENSIBILIDADE À TUBERCULINA (TST)
O teste de Mantoux (ou TST) consiste na injecção intradérmica da tuberculina, um produto obtido de um filtrado de cultivo de sete cepas seleccionadas do M.tuberculosis esterilizado e concentrado. Em pessoas previamente expostas ao bacilo da tuberculose, pode desencadear uma reação inflamatória no local da injecção. A reacção ao TST traduz a existência de contacto prévio com o bacilo da tuberculose.
Em Moçambique o teste de Mantoux é apenas indicado em crianças com um quadro clínico sugestivo de Tuberculose, e nas quais não é encontrada a fonte da infecção, isto é, não há ninguém no entorno próximo da criança com diagnóstico de TB ou com um quadro clínico sugestivo de TB.
DIAGNÓSTICO RADIOLÓGICO
A radiografia do tórax (RXT) é apenas sugestiva de TB activa, nenhuma imagem radiológica é diagnóstica de TB activa. Não há nenhuma imagem radiológica característica da TB pulmonar. A história clínica cuidadosa e em especial o exame bacteriológico da expectoração são as bases para um diagnóstico correcto. No país, as patologias que mais frequentemente se confundem com a TB pulmonar activa são : pneumonias (de notar contudo, que a TB pode ter uma apresentação radiológica de condensação lobar semelhante às pneumonias) em especial a pneumonia por Pneumocystis jirovecii, bronquiectasias, sequelas de TB, fibrose quística, doenças ocupacionais, insuficiência cardíaca, tumores do pulmão, entre outros.

PREVENÇÃO
O técnico de saúde é um profissional chave para o controle efectivo da tuberculose no âmbito geográfico da sua Unidade Sanitária, no contexto das actividades de prevenção deve realizar as seguintes com o apoio do Oficial da Tosse:
- Divulgar para sua comunidade a tuberculose como importante problema de saúde pública actual.
- Orientar a população quanto à transmissão aérea da tuberculose e às medidas de prevenção que podem ser adoptadas.
- Para interromper a cadeia de transmissão da doença é fundamental a descoberta oportuna dos casos de tuberculose activa. Sendo assim, a busca activa de sintomáticos respiratórios deve ser estratégia prioritária.
- Realizar busca activa dos pacientes em tratamento que não comparecerem ao serviço de saúde quando agendados.
- Estar atento, em todos os encontros com a comunidade, aos principais sintomas da tuberculose (tosse, febre, emagrecimento e sudorese noturna), assim como divulgá-los, e fazer o encaminhamento dos casos suspeitos para a Unidade Sanitária.

É muito importante manter as comunidades e os pacientes educadas sobre a Prevenção e Controlo da Infecção para a TB, de maneira a estarem cientes da importância das medidas de controlo da infecção de TB, e que possam aderir à estas práticas, especialmente àquelas relativas à etiqueta da tosse, higiene respiratória e, separação de pacientes TB infecciosos. Deve-se informar que o tratamento para TB está disponível na Unidade Sanitária, dura no mínimo seis meses e deve ser feito até o final para que se alcance a cura, e orientar e encaminhar os contactos ao serviço de saúde para avaliação clínica e possível diagnóstico e tratamento.
Medidas preventivas gerais
Salienta-se uma vida saudável :
- Alimentação variada, reforçada e várias vezes ao dia, em que as carnes (de preferência brancas), peixes, aves e ovos devem ser muito bem cozidos, não comer produtos lácteos não pasteurizados e os vegetais e as frutas muito bem lavados.
- Dormir 7 a 8 horas por dia.
- Prática regular de exercício.
- Consumo de bebidas alcoólicas com moderação.
- Abstenção do tabaco e ambientes poluídos.
- Mantenha uma boa higiene pessoal e tente passar o máximo de tempo possível ao ar livre, ao ar fresco
- Higiene dos alimentos.
- BCG à nascença.


TABACO E A TUBERCULOSE
Estudos têm sido publicados desde 1918, demonstrando a forte associação entre a o uso do tabaco (activo ou passivo) a incidência da TB pulmonar, resistência aos medicamentos, recorrência da TB e mortalidade. Uma em cada cinco mortes por TB poderia ser evitada se os doentes com TB não fumassem!
PREVENÇÃO SECUNDÁRIA e TERCIÁRIA
- Diagnóstico e tratamento precoce dos casos de TB infecciosa
- Prevenção da transmissão do HIV
- TPI (Tratamento Preventivo com Isoniazida) nás grávidas HIV seropositivas
- TARV nas PVHS (restaura o sistema imune)
- Controlo da infecção nas Unidades Sanitárias
- Controlo do leite e carne de bovinos e caprinos


REFERÊNCIAS
- MISAU/DNSP; Manual Clínico de Tuberculose e TB/HIV para Clínicos, Maputo Moçambique. 2012.
- MISAU/DNSP/Programa Nacional de Controlo da Tuberculose; Política e Plano Nacional de Controlo da Infecção para a Tuberculose em Unidades Sanitárias e ambientes conglomerados de Moçambique. Maputo. 2010.
- Ministério da Saúde/ Secretaria de Vigilância em Saúde; Cartilha para o Agente Comunitário de Saúde Tuberculose. Brasilia, Brasil. 2017.
- Ministério da Saúde/ Secretaria de Vigilância em Saúde/ Tele-Lab; Tuberculose Diagnóstico Laboratorial Baciloscopia (Video).
Plataforma para registo de estatísticas das webpalestras e teleconsultorias:
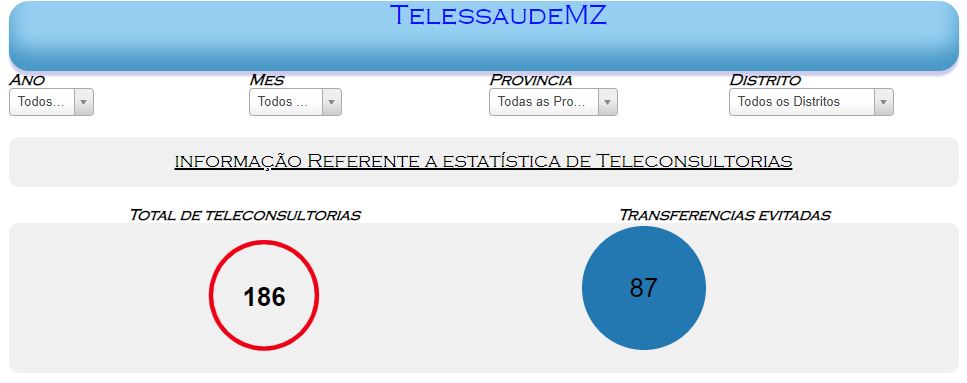
Com o objectivo de fazer um melhor acompanhamento mensal em forma de estatística, o núcleo Central de Telessaude MZ, viu a necessidade de se criar uma plataforma com os registos das teleconsultas e webpalestras que vem acontecendo desde o mês de Outubro de 2018 nos vários pontos de Telessaúde MZ, assim sendo, cada Província pode visualizar até que nível os seus Ponto Fixos de Telessaúde MZ tem levado a cabo intervenções tanto nas webpalestras assim como nas teleconsultorias.
Na experiência piloto, 13 a 31 de Maio próximo, poderão acceder ao link ou copiar o link para o Chrome, Internet Explorer ou Firefox dependendo do browser que estiver a usar, feito isso será exigido username e password a ser fornecido na altura correspondente.
Logo que aceder poderá filtrar a informação por: ano, mês, Província e Distrito para o caso específico das teleconsultorias, mais para baixo poderá fazer o mesmo para a informação sobre as webpalestras.
Nota: informativa:
- A informação será actualizada mensalmente;
- O layout ainda está na fase de desenvolvimento para melhor disponibilização de informação sobre teleconsultorias até o nível do Ponto Fixo de Telessaúde MZ em acção;
- Dúvidas e sugestões, podem ser encaminhadas para info@localhost;
- O link directo na página de Telessaude MZ estará disponível a partir de 1º de Junho próximo.
Cólera: Medidas de Prevenção
A cólera é uma doença diarreica aguda causada pela enterotoxina do Vibrio cholerae, através da ingestão de alimentos ou água contaminados pela bactéria Vibrio cholerae. Apenas dois sorogrupos (existem cerca de 190) dessa bactéria são produtores da enterotoxina, o V. cholerae O1 (biotipos “clássico” e “El Tor”) e o V. cholerae O139. Tem um período de incubação curto, que varia de duas horas a cinco dias, e manifesta-se com diarreia aquosa e profusa, com ou sem vômitos, dor abdominal e cãibras, que quando não tratada prontamente, pode evoluir para a desidratação grave, e distúrbio eletrolítico, acidose e colapso circulatório, com choque hipovolêmico e insuficiência renal e, consequentemente a morte em poucas horas.
Modo de transmissão
Uma vez que a transmissão da cólera está associada à gestão inadequada do meio ambiente, a falta de água potável, higiene individual e colectiva deficiente, a transmissão ocorre, principalmente, pela ingestão de água ou alimentos contaminados por fezes ou vómitos de um doente ou portador. A contaminação de rios ocorre pelo tratamento inadequado de água e esgoto (com fezes e vômito de pessoas contaminadas). A variedade El Tor, mais resistente a vida aquática, é mais virulenta. A contaminação pessoa a pessoa é também importante na cadeia epidemiológica.
Manifestações clínicas:
A cólera manifesta-se de forma variada, desde infecções inaparentes até diarreia profusa e grave. Além da diarreia, podem surgir vômitos, dor abdominal e, nas formas severas, cãibras, desidratação e choque. A febre não é uma manifestação comum. Portanto, a doença pode manifestar-se de 2 formas:
- Na forma grave, os casos graves mais típicos (menos de 10% do total), o início é súbito, com diarreia aquosa, profusa, com inúmeras dejeções diárias, por vezes do tipo “água de arroz” e cheiro a peixe, com ou sem vómitos, dor abdominal e cãibra. A diarreia e os vômitos, nesses casos, determinam uma extraordinária perda de líquidos, que pode ser da ordem de 1 a 2 litros por hora. A desidratação não corrigida levará a uma deterioração progressiva da circulação, da função renal e do balanço hidroeletrolítico, produzindo dano a todos os sistemas do organismo. Em consequência, sobrevém choque hipovolêmico, necrose tubular renal, íleo paralítico, hipocalemia (levando a arritmias), hipoglicemia (com convulsão e coma em crianças), ocasionando a morte, em 6 horas.
- A forma leve ou oligossintomática, apresenta-se com diarreia leve, como acontece na maioria dos casos. Cerca de 80% das pessoas infectadas com o vibrião colérico são assintomáticas, embora a bactéria esteja presente nas suas fezes e sejam eliminadas de volta para o meio ambiente, podendo potencialmente infectar outras pessoas, ou a água e os alimentos.
Avaliação clínica e tratamento do paciente
http://localhost/2019/03/colera-avaliacao-clinica-e-tratamento/
Prevenção
- Mudança de comportamento quanto a higiene e saneamento de meio ambiente
- Purificar a água antes de consumir (pode ser usado cloro).
- Fazer uma boa higiene pessoal.
- Proteger os alimentos do contato com moscas.
- Evitar o consumo de alimentos crus.
- Disposição adequada de excretas (construção de latrinas).
- Proteger os doentes do contato das moscas.
- Investigar os casos de aparição da doença no grupo.
- A vacinação oral
Promovendo as medidas preventivas
O técnico de saúde para além das sessões de educação sobre saúde que efectua junto á população seja dentro da Unidade Sanitária ou na Comunidade, deve aproveitar o momento de distribuição de materiais (redes mosquiteiras, certeza ou javel, sabão, ou outros) para disseminar mensagens que promovam a mudança de comportamento das pessoas. Por exemplo, quanto estiver a distribuir sabão, aproveita a ocasião para disseminar mensagens sobre a necessidade de se lavar as mãos com água e sabão e como fazer de forma correcta, principalmente depois de usar a latrina.
Mensagens para a Comunidade
As famílias e a comunidade em geral precisam de água para o consumo em quantidade suficiente e boa qualidade. Em situação de emergência, é ainda mais importante que toda água seja tratada antes de beber.
Tratamento e conservação da água para beber
- A água pode ser tratada com Certeza, javel ou cloro, e o técnico de saúde deve promover e/ou ajudar a comunidade a tratar a água directamente a partir da fonte de água.
- Se for com Certeza, coloca-se uma tampinha do frasco no bidão de 20 litros de água. Depois de colocar Certeza, espera-se 30 minutos antes de beber até fazer efeito, eliminando as bactérias.
- Se for javel, colocam-se 2 colheres de chá por cada bidão de 20 litros.
- Se não tiver Certeza, javel ou cloro, a água pode ser fervida por pelo menos 5 minutos e deixa-se arrefecer antes de beber.
- Toda água deve ser guardada em recipientes limpos e tapados durante o transporte das fontes de água e depois de tratada ou fervida.
- É importante conservar a água para beber em lugares seguros, fora do alcance das crianças e dos animais.
Higiene das mãos
Lavar as mãos as mãos com água e sabão é uma forma de evitar as doenças diarreicas em geral, incluindo a cólera. Por isso deve-se sempre lavar as mãos com água e sabão antes de comer, amamentar ou dar de comer as crianças, preparar os alimentos ou depois de usar a latrina.
As mãos devem ser lavadas com água corrente (da torneira ou deitando com uma caneca) e sabão. O vídeo a seguir mostra uma forma prática de condicionar a disposição de água para a lafvagem das mãos.
Tratamento e conservação dos alimentos
A comida deve-se tapar para evitar o contacto com poeiras e, principalmente, o contacto com as moscas ou outros vectores que podem transportar micróbios nas suas patas.
Os vegetais destinados para consumo em saladas ou cruas, e as frutas devem ser bem lavadas com água tratada, pois podem ter bactérias ou micróbios causadores de doenças.
Uso correcto e limpeza das latrinas
As fezes são fonte de infecção quanto expostas ao ar livre. As moscas que poisam nas fezes deixadas ao ar livre podem transportar nas suas patas os micróbios que existem nas fezes até os alimentos, a comida ou água, contaminando-as. Por isso, é que se deve usar sempre a latrina e mantê-la tapada e limpa. As crianças também devem aprender a usar a latrina.
O técnico de saúde, em caso de emergências, deve promover e mobilizar as famílias afectadas para participar na construção de latrinas comunitárias, seja nos centros de acomodação temporânea, seja nos bairros de nova relocação.
As latrinas devem ser mantidas limpas e tapadas. A cinza é um óptimo produto para a desinfectar as latrinas e reduzir o cheiro.


Referências
- MISAU/Direcção Nacional de Saúde Pública/Departamento de Epidemiologia; Manual de Prevenção e Controlo da Cólera e de Outras Diarreias Agudas – 4ª. Edição. Maputo, Moçambique. 2016.
- INGC & UNICEF; Guião para Activistas em Situação de Emergência. 2ª Edição. 2013.
- Global Health Media Project & Yony Goodman; The Story of Cholera (Video)
- UNICEF; Lavar as mãos evita doenças e salva vidas (Video)