CONTAGEM CD4

Recuperação da contagem de CD4
O estudo francês reafirma a importância de testar e tratar precocemente o HIV.
Autor: Alain Volny-Anne, NAM – AIDSMAP.
Contextualização
Sete em cada dez pessoas com HIV que tomam a terapia anti-retroviral combinada pela primeira vez recuperam sua contagem de células CD4 acima de 500 células / mm3, relatam pesquisadores franceses sobre SIDA. Tendo uma contagem de células CD4 mais elevada e uma maior proporção de CD4 / CD8 no momento do início do tratamento, prevê-se a recuperação de CD4.
Objectivos
O objetivo do estudo foi avaliar a recuperação de CD4 em pessoas que iniciaram seu primeiro tratamento em qualquer momento entre 2006 e 2014, e desde então obtiveram e mantiveram a supressão virológica por seis anos de acompanhamento.
Metodologia
Das 23.188 pessoas cujos dados são coletados no banco de dados, 6.050 preencheram os critérios do estudo e, portanto, puderam ser avaliados. Foram
As pessoas que tomam uma combinação tripla de antiretrovirais – incluindo inibidores da integrase, que não haviam sido incluídos em estudos anteriores sobre esta questão -, as pessoas que tomavam monoterapia com inibidores da protease ou regimes duplos também eram elegíveis. A maioria dos participantes era de homens (66%), dos quais aproximadamente um terço era originário da África Subsaariana.
Ao iniciar o tratamento, a mediana de idade dos participantes foi de 38,6 anos; a carga viral média do HIV-1 foi de 52.257 cópias / ml; a contagem mediana de CD4 foi de 275 células / mm3; e a mediana da relação CD4 / CD8 foi de 0,30.
Os participantes começaram o tratamento com uma contagem de células CD4 inferior a 500 células / mm3 e uma carga viral superior a 50 cópias / ml. Um critério adicional para inclusão no estudo foi ter pelo menos uma medição da razão CD4 / CD8 nos seis meses anteriores ao início do tratamento.
“Recuperação de CD4” foi definida como duas contagens de CD4 sucessivas de pelo menos 500 células / mm3 após confirmação de controle virológico, enquanto “controle virológico” se referiu a duas cargas virais consecutivas de menos de 50 cópias / ml.
No geral, 69,7% dos participantes tiveram recuperação de CD4 após seis anos com controle virológico sustentado.
Após contabilizar as mortes e os indivíduos perdidos no seguimento, apenas 12,1% não alcançaram a recuperação do CD4 no sexto ano.
Uma maior contagem de CD4 e uma maior proporção de CD4 / CD8 ao iniciar o tratamento, foram positivamente associados à recuperação de CD4: 87,1% dos indivíduos com 350-500 CD4s, ou 67,6% daqueles com 200-350 CD4 alcançaram recuperação de CD4. Enquanto que apenas 38,2% e 19,9% dos indivíduos com 100-200 CD4s e menos de 100 CD4s, respectivamente, alcançaram o mesmo.
82,5% dos indivíduos com relação CD4 / CD8 superior a 1 e 71,7% daqueles com proporção de 0,30 a 0,50 recuperaram seus CD4s. Enquanto que apenas 47,6% dos indivíduos com uma relação CD4 / CD8 inferior a 0,30 alcançaram a recuperação de CD4.
Conclusões
A relação CD4 / CD8 é um marcador tão bom do sistema imunológico quanto a contagem de células CD4. Uma razão normal varia entre 1 e 4, então quanto mais perto você chegar de 1, melhor
Foi demonstrado que o risco de doenças como o câncer aumenta com uma proporção menor. A equipe de pesquisadores identificou vários outros fatores que foram, associados à recuperação da contagem de células CD4:
- Idade: indivíduos com mais de 60 anos tiveram uma menor probabilidade de recuperação de CD4 do que pessoas mais jovens.
- Homens que fazem sexo com homens, mulheres e homens heterossexuais que não são da África Subsaariana, tinham uma maior probabilidade de recuperação de CD4 do que mulheres e homens heterossexuais da África Subsaariana.
- Indivíduos com coinfecção por hepatite B ou C e HIV, ao iniciar o tratamento, apresentaram menor probabilidade de recuperação de CD4.
- Indivíduos que iniciaram o tratamento em anos mais recentes não tinham maior probabilidade de recuperação de CD4 do que seus colegas que iniciaram o tratamento nos primeiros anos do estudo.
A influência dos anti-retrovirais no resultado da recuperação do CD4 também foi analisada. A partir de uma combinação tripla baseada em inibidores da transcriptase reversa não-nucleosídeos em vez de uma combinação baseada em inibidores da protease foi associada a uma menor probabilidade de recuperação de CD4. Mas não houve diferença ao começar com outros regimes, incluindo regimes baseados em inibidores da integrase (principalmente o raltegravir, neste estudo).
Quanto maior a carga viral no inicio do TARV maiores são as chances de recuperação do CD4. Este fenômeno pode ser explicado por uma liberação no sangue, após a eficácia do TARV, das células CD4 que foram mobilizadas no tecido linfóide, para combater a intensa replicação viral e a inflamação.
No entanto, o tempo necessário para a carga viral ser suprimida não foi associado à recuperação de CD4.
No artigo que descreve o estudo, os investigadores franceses afirmam que os dois principais fatores de recuperação de CD4, são uma alta contagem de CD4 e uma alta proporção de CD4 / CD8 no inicio do TARV. E reafirmam a necessidade de diagnóstico precoce e tratamento rápido do HIV.
Como os dados mais recentes demonstram que mais de um quarto das pessoas que vivem com o HIV na França ainda são diagnosticadas em um estágio tardio da infecção, a divulgação do estudo é oportuna.
Referência
Roul H[1] et al.; Recuperação da contagem de células CD4 + após terapia anti-retroviral combinada na moderna terapia anti-retroviral combinada (CD4 + cell count recovery after combined antiretroviral therapy in the modern combined antiretroviral therapy era). PubMed
[1] Sorbonne Université, Institut Pierre Louis d’Epidémiologie et de Santé Publique.
Mulheres HIV-positivas com menor probabilidade de serem tratadas com sucesso para pré-câncer cervical

Autor: Liz Highleyman, NAM – AIDSMAP.
As mulheres que vivem com o HIV são mais propensas do que as mulheres HIV-negativas a ter células anormais residuais ou recorrentes após o tratamento de lesões cervicais pré-cancerígenas, de acordo com uma pesquisa publicada recentemente na Clinical Infectious Diseases.
Contextualização
Vários tipos de papilomavírus humano (HPV) podem causar câncer cervical, anal, oral e outros. O câncer de colo de útero é uma das principais causas de morte por câncer em mulheres no mundo todo, mas geralmente não é fatal em países industrializados graças ao rastreamento de HPV e ao exame de Papanicolau, que permitem o tratamento precoce antes que as células anormais evoluam para o câncer.
Estudos mostraram que mulheres com HIV são mais propensas que mulheres HIV-negativas a ter infecção por HPV persistente e a desenvolver NIC e câncer cervical invasivo. Aqueles com contagens mais baixas de CD4, indicando maior imunossupressão, correm maior risco.
As lesões de neoplasia intra-epitelial cervical (NIC), são classificadas de acordo com a gravidade. Muitas lesões de grau 1 desaparecem sozinhas. O tratamento geralmente é recomendado para mulheres com lesões pré-cancerosas grau 2 ou 3 (também conhecidas como lesões intraepiteliais escamosas de alto grau, ou HSIL). Isso pode envolver destruir as células anormais congelando (crioterapia) ou aquecendo ou cortando uma seção em forma de cone do colo do útero usando uma faca fria ou um fio aquecido (procedimento de excisão eletrocirúrgica de loop, ou CAF).
Objectivos :
Analisar os resultados do tratamento pré-câncer do colo do útero em mulheres com HIV.
Metodologia
Pierre Debeaudrap, da Université Paris Descartes e colegas, realizaram uma revisão sistemática e uma meta-análise de estudos pesquisando MEDLINE, resumos de conferências sobre HIV e outras fontes em qualquer idioma de janeiro de 1980 a maio de 2018. Os pesquisadores identificaram 40 estudos elegíveis nos quais mulheres HIV-positivas com anomalias cervicais confirmadas foram acompanhadas por pelo menos seis meses após o tratamento. Quatro eram ensaios clínicos, 16 eram estudos de coorte observacionais e 20 eram estudos retrospectivos.
Dois terços dos estudos foram conduzidos em países de alta renda (principalmente os EUA) e 13 em países de baixa e média renda (principalmente na África); no entanto, os estudos de países de baixa renda foram maiores e representaram a maioria do total de participantes. No total, os estudos incluíram 3975 mulheres seropositivas. Alguns estudos também incluíram mulheres HIV-negativas como grupo de comparação (total de 3638). A excisão eletrocirúrgica foi a abordagem de tratamento mais comum.
A meta-análise dos dados indicou que a prevalência combinada de falha do tratamento entre mulheres HIV-positivas – definida como a presença contínua de NIC residual de grau 2 ou superior, ou recorrência de NIC de alto grau após o tratamento – foi de 21,4%. Metade das mulheres apresentava anormalidades cervicais residuais ou recorrentes de qualquer grau.
Não houve diferença na probabilidade de falha do tratamento com crioterapia (13,9%) versus excisão electrocirúrgica (13,8%). A falha foi mais provável, em 47,2%, em mulheres com margens positivas, o que significa que algumas células pré-cancerosas foram encontradas nas bordas do tecido removido cirurgicamente, em comparação com aquelas com margens negativas (19,4% de insucesso). É importante salientar que a taxa de insucesso do tratamento foi maior em alta renda (27,9%) em comparação com países de baixa renda (14,4%).
Nos dez estudos que incluíram mulheres seropositivas e seronegativas, as mulheres com HIV apresentaram mais do que um duplo risco maior de falha do tratamento com NIC grau 2 ou superior (23,4% versus 9,5%, respectivamente; odds ratio 2,7). Além disso, as mulheres HIV positivas apresentaram uma probabilidade cinco vezes maior de apresentar anormalidades cervicais pós-tratamento de qualquer grau.
“Esta meta-análise fornece evidências de que, mesmo após o rastreamento e tratamento do colo do útero, as mulheres infectadas pelo HIV permanecem com alto risco de lesões cervicais CIN2 + / HSIL”, escreveram os pesquisadores em sua discussão. “No contexto de um esforço crescente para intensificar o rastreamento do câncer do colo do útero em locais de recursos limitados, esses achados ressaltam a importância de refletir sobre o seguimento adequado pós-tratamento desta população”.
Uma limitação dessa análise é que os estudos nem sempre incluíam informações sobre as contagens de CD4 das mulheres, que sabidamente afetam os resultados pré-câncer do colo do útero em mulheres com HIV. No entanto, alguns dos estudos individuais mostraram significativamente mais falhas no tratamento em mulheres com níveis mais baixos de CD4 atuais ou mais baixos (mínimo de sempre). Além disso, os estudos não distinguiram consistentemente entre anormalidades residuais – que sugerem que células pré-cancerosas não foram completamente destruídas ou removidas – e recaíram.
Conclusões
Com base nessas descobertas, os pesquisadores concluíram: “Há fortes evidências de aumento do risco de falha do tratamento em mulheres infectadas pelo HIV, em comparação com suas contrapartes HIV-negativo.
Esta revisão sistemática e meta-análise descobriu que o tratamento para a neoplasia intra-epitelial cervical (NIC), ou células anormais que poderiam progredir para o câncer, foi quase três vezes mais provável de não ter sucesso em mulheres HIV-positivas. No entanto, o estudo foi incapaz de classificar as mulheres de acordo com a contagem de células CD4, por isso não lança muita luz sobre os resultados entre as mulheres em terapia anti-retroviral com função imunológica bem preservada.
Referência
De Beaudrap Pierre[1] et al.; Lesões pré-cancerosas residuais ou recorrentes após o tratamento de lesões cervicais em mulheres infectadas pelo HIV: uma revisão sistemática e meta-análise de falha do tratamento (Residual or recurrent precancerous lesions after treatment of cervical lesions in HIV-infected women: a systematic review and meta-analysis of treatment failure). Clinical Infectious Diseases, 2019.
[1] Institut de Recherche pour le Développement, Université Paris Descartes, INSERM 1244, Paris, France
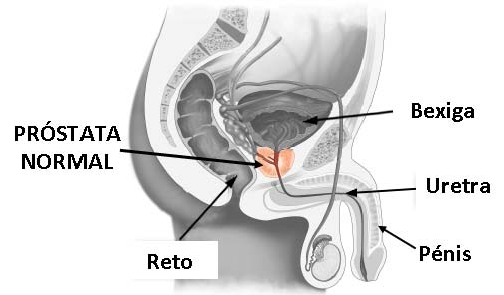
Cancro da Próstata
CANCRO DE PROSTATA: UM PROBLEMA DE SAÚDE PÚBLICA
O cancro de Próstata está entre os cancros mais frequentes em Moçambique.
O que é a PROSTATA?
A próstata é um órgão interno, uma glândula, que só o homem possui. Tem a forma de uma noz com cerca de 3cm. Está situada logo abaixo da bexiga. A próstata produz um líquido importante que protege os espermatozóides e aumenta a sua mobilidade.

Um dos grandes problemas da próstata é a sua tendência a crescer com o passar do anos, principalmente após os 40 anos.
O aumento benigno da próstata é muito comum, afectando metade dos homens com mais de 50 anos. Esta condição não tem nenhuma relação com o cancro da próstata, mas também causa problemas e dificuldades em urinar.

O que é o CANCRO da PROSTATA?
O cancro da próstata desenvolve‐se quando as células da glândula da próstata começam a multiplicar‐se e a crescer descontroladamente. Em muitos casos, este crescimento é lento e o homem pode não perceber que está com cancro da próstata, pois este crescimento da próstata pode nunca ocasionar um sintoma ou problema. Há, contudo, casos em que o processo é muito rápido, causando vários problemas, principalmente problemas e dificuldades em urinar.

FACTORES DE RISCO
Idade: O risco aumenta depois dos 50 anos
História familiar: o risco de um homem ter cancro da próstata é maior se o seu pai ou irmão teve ou tem cancro da próstata.
Dieta: alguns estudos sugerem que homens que comem uma dieta rica em gordura animal ou carne podem ter um risco aumentado para cancro da próstata. Homens que comem uma dieta rica em frutas e vegetais podem ter um risco menor
Quais são SINTOMAS do CANCRO da PRÓSTATA?
Na fase inicial de desenvolvimento da doença a maioria dos homens não tem nenhum sintoma. Na fase mais avançada os sintomas podem ser:
- Jacto de urina muito fraco ou reduzido;
- Necessidade frequente de urinar, especialmente à noite;
- Sensação de que bexiga não se esvaziou completamente e ainda persiste a vontade de urinar;
- Dificuldade de iniciar a urinar;
- Dificuldade de interromper o ato de urinar;
- Urinar em gotas ou jactos sucessivos;
- Necessidade de fazer força para manter o jato de urina;
- Necessidade connua de urinar, ou pode acontecer que a urina saia sozinha;
- Sensação de dor na parte baixa das costas ou abaixo dos tesculos;
- Problemas em conseguir ou manter a erecção;
- Sangue na urina ou no esperma (esses são casos muito raros)Sintomas menos comuns incluem:Dor durante a passagem da urina;
Dor quando ejacula;
Dor nos testículos.
É possível fazer o DIAGNÓSTICO PRECOCE?
SIM, É POSSÍVEL através:
- Dos sinais e sintomas urinários;
- De análises de sangue;
- Do toque rectal para verificar o tamanho e crescimento
- da próstata;
- De Biópsia da próstata (ou colheita e análise de um pouco de material da próstata);
- Ecografia da próstata;
Outros exames quando indicados.
Na consulta clinica o técnico de saúde deve orientar aos pacientes masculinos maiores de 40 anos para:
- fazer uma consulta de controle 1 vez por ano, mesmo sem sintomas!
- se apresentar sinais e/ou sintomas acima referidos deve acudir a Unidade Sanitária de imediato.
O técnico de saúde deve transferir a unidade sanitária de referência a todos os pacientes com suspeita de Cancro de Próstata.
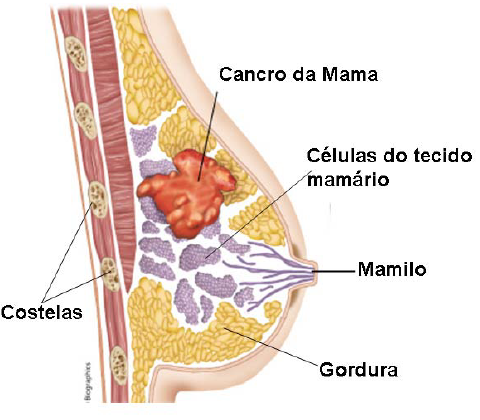
Cancro de Mama
O cancro de Mama continua a causar mortes na população Moçambicana.
Devem ser orientadas todas as mulheres para que realizem o autoexame de mama uma vez por mês, no segundo ou terceiro dia da menstruação. Se não tiver menstruação oriente para que escolha qualquer dia do mês.
O técnico de saúde deve ter especial atenção recomendando o auto exame a:
- Mulheres que já tiveram cancro da mama
- Mulheres com idade superior a 50 anos
- Mulheres com um familiar directo como mãe, irmã ou irmão que teve cancro de mama
- Mulheres que não tem filhos ou que tiveram o primeiro filho depois dos 35 anos
- Mulheres que menstruaram pela primeira vez antes dos 12 anos, ou tiveram a paragem definitiva da menstruação depois dos 50 anos
- Mulheres que tiveram outras doenças nas mamas
Como fazer o auto exame de mama:





- Um caroço ou inchaço numa das duas mamas ou debaixo de um dos braços;
- Um aumento anormal de uma das mamas;
- Um enrugamento da pele da mama como se fosse casca de laranja;
- Feridas na pele das mamas;
- Mudança da posição do mamilo, que pode ficar para dentro;
- Saída de um líquido anormal ou com um pouco de sangue através do mamilo.
Se presenta algum destes sinais oriente para que volte rapidamente a Unidade sanitária e transfira para uma unidade sanitária de Referência.

ESTUDOS SOBRE PROBLEMAS DE DESENVOLVIMENTO INFANTIL COM USO DE ANTIRRETROVIRAIS

O uso de efavirenz durante a gravidez é tão seguro quanto ao uso de outros antirretrovirais
Autor: Martinez de Tejada B et al. (editor of NAM’s website aidsmap.com and co-edits HIV & AIDS Treatment in Practice (2003 to present).
Uma análise individual de dados de quase 25.000 mulheres gravidas e vivendo com o HIV, revelou que a taxa de malformações congênitas após o uso de efavirenz, não era estatisticamente diferente, podendo mesmo ser menor do que em crianças expostas a outros antirretrovirais. A análise feita pelo professor Begoña Martinez de Tejada, da Universidade de Genebra, foi publicada no Journal of Acquired Immunity De- dology Syndromes.
“Sugerimos que as informações sobre o efavirenz sejam atualizadas e que as poucas diretrizes europeias remanescentes que ainda recomendam evitar o efavirenz devem ser reconsideradas”, afirmam os autores.
Contextualização
Historicamente, havia preocupações sobre o uso do efavirenz durante a gravidez, devido aos achados de estudos em animais e um pequeno número de relatos de casos de defeitos do tubo neural em crianças expostas ao efavirenz durante os primeiros três meses de gestação. Com o tempo e com mais dados, essas preocupações mostraram-se pouco relevantes.
Em 2014, uma revisão sistemática e meta-análise de 23 estudos descobriu que o tratamento com efavirenz durante os primeiros três meses de gestação não aumentou o risco de malformações congênitas. A incidência global de anomalias no nascimento em crianças expostas ao efavirenze foi de 1,6%, comparável aos valores reportados na população geral em muitos países.
O efavirenz continua sendo um anti-retroviral amplamente utilizado por mulheres grávidas e em idade reprodutiva, especialmente em países subdesenvolvidos. Embora o uso do efavirenz como antiretroviral preferencial de primeira linha estivesse gradualmente a ser substituído pelo dolutegravir, as preocupações atuais com malformações congênitas após o uso do dolutegravir durante os três primeiros meses de gravidez obrigaram com que muitas mulheres fossem solicitadas a tomar efavirenz novamente.
Objectivos:
O estudo demonstra evidências de que o tratamento com efavirenz durante os primeiros três meses de gestação não aumentou o risco de malformações congênitas .
Metodologia
A Colaboração Européia para a Gravidez e Pediátrica HIV Coorte utilizou dados de 24.963 gestações que terminam em nascidos vivos únicos entre 2002 e 2015. Coortes na Bélgica, Dinamarca, Alemanha, Irlanda, Itália, Holanda, Polônia, Romênia, Espanha, Suécia, Suíça, Tailândia, A Ucrânia e o Reino Unido forneceram dados.
Em 1200 gravidezes (4,8%), a mãe recebeu efavirenz no momento da concepção ou durante os primeiros três meses de gravidez;
Em 7537 gravidezes (30,2%) a mãe recebeu um regime sem efavirenze;
Em 16226 gravidezes (65%) a mãe não recebeu tratamento anti-retroviral nesta fase.
Havia 412 bebês com pelo menos uma malformação congênita, incluindo 34 bebês com duas ou três malformações congênitas. A prevalência global foi de 1,7%. Os defeitos cardíacos, dos membros, musculosqueléticos congênitos foram os mais comumente relatados.
Entre as crianças expostas ao efavirenz, a prevalência malformações congênitas não foi estatisticamente significativa mais alta do que entre crianças não expostas a nenhum antirretroviral ou regime sem efavirenz.
Após ajuste para outros fatores que poderiam distorcer os resultados, o risco de malformações congênitas foi 40% menor em crianças expostas ao efavirenz do que naquelas expostas a outros antirretrovirais, mas isso não foi estatisticamente significativo.
Entre as crianças com defeitos cardíacos congênitos, quase metade do grupo sem efavirenz e um terco do grupo com efavirenz, também foram expostos à zidovudina.
Estudos tiveram resultados divergentes sobre a questão se as anormalidades cardíacas estão associadas à exposição à zidovudina ou não.
O parto prematuro foi mais comum em bebês com malformações congênitas (25%) do que bebês malformações congênitas (11%). Não houve associação com baixo peso ao nascer.
Conclusões
“No geral, nossos resultados demonstram evidências da segurança do efavirenz quando usado desde o início da gravidez, sem diferenças clinicamente relevantes no risco de malformações congênitas em comparação com crianças expostas a esquemas não baseados em efavirenz ou não expostas à terapia antirretroviral”, conclui prof. Martinez de Tejada.
Nenhum sinal de insegurança para o raltegravir
Nenhum sinal de malformações congênitas associados ao raltegravir
O recente relato de um potencial problema de segurança para o dolutegravir, um inibidor da integrase, levantou questões sobre se pode haver um problema de segurança para outras drogas da mesma classe. Os estudos de bictegravir, elvitegravir e dolutegravir relatados na conferência HIV de Glasgow em outubro foram tranquilizadores.
Dados adicionais sobre o raltegravir (886 bebês nascidos vivos expostos à droga) e elvitegravir (31 bebês nascidos vivos) foram fornecidos pelo Estudo Nacional sobre HIV na Gravidez e Infância, que coleta dados no Reino Unido e na Irlanda. Gestações entre 2008 e 2018 foram incluídas; os anti-retrovirais poderiam ter sido tomados durante qualquer fase da gravidez.
Daqueles expostos ao raltegravir, a prevalência de malformações congênitas foi de 2,6%, uma taxa que não foi estatisticamente diferente a um quarto que foi exposto à droga no momento da concepção (2,3%). Isso é consistente com a prevalência malformações congênitas na população geral do Reino Unido (2,0%) e com outras mulheres HIV positivas na coorte (2,8%).
Nenhum do pequeno número de crianças expostas ao elvitegravir teve uma malformação congênita.
Referências
Martinez de Tejada B et al. Defeitos congênitos após a exposição à terapia anti-retroviral baseada em efavirenz na concepção / primeiro trimestre da gravidez: uma análise de várias coortes. Jornal de Síndromes de Imunodeficiência Adquiridas, 2018. (Resumo).
Rasi V et al. Vigilância de anomalias congénitas após exposição ao raltegravir ou ao elvitegravir durante a gravidez no Reino Unido e na Irlanda, 2008-2018. Jornal de Síndromes de Imunodeficiência Adquiridas, 2018.
ESTUDOS SOBRE SINTOMAS DE HEPATITE C E DIAGNÓSTICO

A coinfecção de HIV e HCV não aumenta o risco de doença hepática terminal ou câncer hepático
Autor: Keith Alcorn (editor of NAM’s website aidsmap.com and co-edits HIV & AIDS Treatment in Practice (2003 to present).
Pessoas com HIV e hepatite C não correm mais risco de doença hepática terminal do que pessoas com apenas hepatite C, e a tendência provavelmente está associada à melhora na eficácia do tratamento anti-retroviral, segundo um estudo francês publicado na revista Hepatology.
O estudo também descobriu que as pessoas com coinfecção por HIV e hepatite C (HCV) não têm um risco elevado de câncer de fígado, em comparação com pessoas com apenas HCV.
Contextualização
Estudos anteriores mostraram que pessoas com HIV e HCV apresentam uma progressão muito mais rápida da fibrose hepática para cirrose e doença hepática em estágio terminal do que as pessoas com apenas o HCV. Esta taxa acelerada de progressão da doença é devida a respostas imunes atenuadas ao HCV em pessoas com HIV, juntamente com níveis muito mais elevados de replicação do HCV e inflamação do fígado. Antirretrovirais mais antigos também podem ter contribuído para o dano hepático.
A metanálise mais recente, publicada em 2009, coletou dados de 29 estudos e calculou que pessoas com co-infecção HIV / HCV tinham cinco vezes mais chances de desenvolver cirrose descompensada e três vezes e meia mais chance de morrer do que com pessoas com apenas HCV.
A maioria desses estudos foi realizado antes da adoção generalizada do tratamento antirretroviral precoce, no entanto, e antes da disponibilidade de tratamento antiviral de ação direta para curar a hepatite C.
Objectivos
Pesquisadores franceses queriam saber se o prognóstico de pessoas com coinfecção HIV / HCV mudou, uma vez que os padrões de tratamento para HIV e HCV mudaram.
Metodologia
Usando dados das coortes HEPAVIH e CirVir, eles investigaram taxas de cirrose descompensada, câncer de fígado e morte em pessoas com HIV e HCV em comparação com pessoas com apenas HCV.
O câncer de fígado e a cirrose descompensada – o início da doença hepática terminal quando o fígado cessa de compensar os danos causados pelo HCV – foram escolhidos como parâmetros neste estudo porque são eventos clínicos inequívocos.
Estudos prévios que avaliaram o impacto do HIV na progressão da doença pelo VHC utilizaram medidas variáveis de fibrose e cirrose, criando dificuldades na comparação entre estudos e pacientes.
A população do estudo consistiu em pessoas com cirrose em estágio inicial confirmada por biópsia.
A coorte HEPAVIH contribuiu com 175 pessoas com coinfecção por HIV / HCV e cirrose e a coorte CirVir contribuiu com 1253 pessoas com hepatite C e cirrose.
As pessoas também com coinfecção por hepatite B não foram incluídas nesta análise, nem as pessoas com história prévia de complicações hepáticas.
As coortes foram acompanhadas por pouco menos de cinco anos no caso da coorte de HCV e quatro anos e meio para a coorte co-infectada, a partir da data de inclusão na coorte a qual pertenciam ou diagnóstico de cirrose comprovado por biópsia, o que foi mais tarde.
No início do estudo, aqueles com co-infecção eram mais jovens, mais propensos a ter infecção pelo genótipo 3 e a serem usuários atuais de álcool.
19,9% da coorte de HCV e 16,6% da coorte co-infectada já haviam sido curados da hepatite C no início do estudo.
Quase todas as pessoas com co-infecção (92%) já estavam em tratamento anti-retroviral no início do estudo e 80% tinham carga viral indetetável.
Conclusões
No final do período de acompanhamento, os pesquisadores descobriram:
- Nenhuma diferença na taxa de cura entre as duas coortes (47% HIV vs 52% HCV).
- Nenhuma diferença significativa entre as coortes na incidência de carcinoma hepatocelular (HCC) (câncer de fígado) (14% HCV vs 7,4% HIV), embora o câncer de fígado foi mais grave no diagnóstico em pessoas com co-infecção, apesar da freqüência comparável de monitoramento para HCC.
- Nenhuma diferença na proporção que sofreu pelo menos um episódio de descompensação (descompensação hepática pode ser revertida) (16,4% HCV vs 10,9% HIV).
- Nenhuma diferença no intervalo entre a linha de base e a primeira ocorrência de descompensação.
- Nenhuma diferença na taxa de mortalidade entre as duas coortes (13% em cada) embora as pessoas com HIV morreram uma média de dez anos mais jovens, tiveram um risco maior de morte geral e um risco maior de morte não relacionada ao fígado.
A análise multivariada mostrou que a descompensação ou o óbito estavam associados à falta de cura da hepatite C ou à maior gravidade da cirrose, medida pelas plaquetas <100.000 / mm3 e albumina <35 g /L.
A morte também foi associada à idade avançada.
Não foi possível analisar o efeito do tratamento anti-retroviral nos resultados do estudo dentro da coorte de HIV porque a proporção de pessoas que já recebem tratamento no início do estudo era tão alta, mas os autores do estudo argumentam que os resultados indicam que o tratamento anti-retroviral alterou o curso co-infecção por hepatite C em pessoas vivendo com HIV.
Referência
Salmon-Ceron D et al. Os doentes cirróticos co-infectados por VIH / VHC já não correm maior risco de contrair CCH ou doença hepática terminal em comparação com os doentes mono-infectados pelo VHC. Hepatologia, publicação on-line antecipada, 18 de dezembro de 2018, doi: 10.1002 / hep.30400
Bactérias de antigo solo irlandês impedem o crescimento de superbactérias, dando esperança para combater a resistência a antibióticos

Pesquisadores analisaram um solo irlandês popular por abrigar propriedades medicinais e descobriram que ele contém uma cepa de bactérias anteriormente desconhecida eficaz contra quatro das seis superbactérias resistentes a antibióticos, incluindo a Staphylococcus aureus resistente à meticilina.
As superbactérias resistentes aos antibióticos podem ser responsáveis por milhões de mortes no mundo todo até 2050, segundo a Organização Mundial da Saúde. A OMS descreve o problema como “uma das maiores ameaças à saúde global, segurança alimentar e desenvolvimento hoje”.
A nova linhagem de bactérias foi encontrada por uma equipe da Universidade de Swansea (Reino Unido), formada por pesquisadores do País de Gales, Brasil, Iraque e Irlanda do Norte.
A cepa foi nomeada Streptomyces sp. myrophorea.
Sabedoria tradicional
O solo analisado fica em Fermanagh, na Irlanda do Norte, em uma região de pastagem alcalina cuja terra tem a reputação de possuir propriedades curativas. Ela foi anteriormente ocupada pelos druidas, cerca de 1500 anos atrás, e por povos neolíticos de 4000 anos atrás.
A busca por antibióticos substitutos para combater a multirresistência levou os pesquisadores a explorar novas fontes, incluindo medicamentos folclóricos: um campo de estudo conhecido como etnofarmacologia.
Um dos membros da equipe de pesquisa, Dr. Gerry Quinn, morou anteriormente no Condado de Fermanagh e tinha conhecimento das tradições de cura da área.
Tradicionalmente, uma pequena quantidade do solo era embrulhada em tecido de algodão e usada para curar diversas doenças, de dor de dente e garganta a infecções no pescoço.
Descoberta importante
As principais descobertas da pesquisa foram que a cepa recém-identificada de Streptomyces inibe o crescimento de quatro dos seis piores agentes patogênicos resistentes a múltiplas drogas, identificados pela OMS como responsáveis por infecções nosocomiais: enterococo resistente à vancomicina; Staphylococcus aureus resistente à meticilina; Klebsiella pneumoniae; e Acinetobacter baumanii.
Além disso, inibe tanto bactérias gram-positivas como gram-negativas, que diferem na estrutura da sua parede celular; geralmente as bactérias gram-negativas são mais resistentes aos antibióticos.
Ainda não está claro qual componente da nova cepa impede o crescimento dos patógenos, mas a equipe já está investigando isso.
“Nossos resultados mostram que folclore e medicamentos tradicionais merecem ser investigados na busca por novos antibióticos. Cientistas, historiadores e arqueólogos podem ter algo para contribuir para essa tarefa. Parece que parte da resposta a este problema muito moderno pode estar na sabedoria do passado”, disse o professor Paul Dyson, da Escola de Medicina da Universidade de Swansea.
Um artigo sobre a pesquisa foi publicado na revista científica Frontiers in Microbiology.
ESTUDOS SOBRE RESISTÊNCIA À TARV

África do Sul relata sucesso com a terceira linha de tratamento no programa HIV
Pessoas com resistência a drogas antiretrovirais de primeira e segunda linha ainda podem atingir altas taxas de supressão viral no primeiro ano com esquemas de terceira linha, de acordo com um estudo sul-africano publicado na edição de janeiro do Journal of Acquired Imune Deficiency Syndromes.
Contextualização
A África do Sul tem cerca de 3,4 milhões de pessoas em TARV, o maior número de pessoas seropositivas para o HIV em tratamento no mundo, assim sendo, é crucial para o controle da epidemia do HIV entender como lidar com a resistência aos medicamentos. Com a remoção dos limiares de contagem de CD4 como um critério para o início do TARV e devido ao aumento da resistência adquirida, o número de pessoas que mudam para regimes de terceira linha está aumentando.
A Organização Mundial da Saúde (OMS) recomenda que os programas nacionais de TARV em locais com recursos limitados desenvolvam políticas de acesso à TARV de terceira linha, usando drogas como darunavir potenciado pelo ritonavir, inibidores da integrase, etravirina e análogos de nucleosídeos.
A África do Sul é um dos poucos países da África subsaariana que possui um programa público nacional de TARV que oferece a terceira linha e uma política para pessoas que falharam tanto com TARV de primeira como de segunda linha. A África do Sul usa o TARV de primeira linha recomendada pela OMS, com base num inibidor da transcriptase reversa não nucleósido (NNRTI). Após falência virológica e sem teste de resistência, os pacientes são transferidos para um regime baseado em inibidor da protease (IP). Cerca de 145.000 pessoas (4% das que estão em TARV) fazem uso de esquemas de segunda linha.
O acesso o TARV de terceira linha na África do Sul deve ser aprovado por um comitê nacional que avalia a elegibilidade e faz uma recomendação para um regime individual com base nas informações recebidas. O comitê de terceira linha é virtual e opera por consenso por email. Os critérios para terceira linha incluem um ano ou mais em TARV baseada em inibidor da protease (IP) com falência virológica, apesar da boa aderência, e um teste de resistência antirretroviral genotípico mostrando resistência a em inibidor da protease (IP).
Objectivos
O estudo fornece a primeira evidência para demonstrar a eficácia do uso de terapia antiretroviral de terceira linha (TARV) no primeiro ano em uma grande coorte de um programa do sector público e em um ambiente limitado de recursos.
Metodologia
Terapêutica de terceira linha foi definida no estudo como sendo qualquer regime de tratamento que incluísse um de darunavir, raltegravir ou etravirina após resistência documentada e falha de um regime baseado num inibidor da protease (IP). Entre agosto de 2013 e julho de 2014, 144 pessoas foram aprovadas e inscritas para a terceira linha do programa de TARV, para o qual pelo menos um teste de carga viral foi realizado num período de seis meses após a aprovação da terceira linha.
A idade mediana dos pacientes era de 41 anos, 60% eram mulheres e 40% homens. A contagem média de CD4 e a carga viral foram de 172 células / mm3 e 14.759 cópias / ml, respectivamente. Dois terços dos pacientes iniciaram a TARV antes de 2008 e 45% iniciaram a TARV de segunda linha antes de 2012, enquanto a data de início era desconhecida para 49%.
Houve uma alta proporção de pessoas com resistência aos medicamentos usados nos esquemas de TARV de primeira e segunda linha, provavelmente devido ao atraso na mudança para TARV de segunda linha após falência da primeira linha.
Dos 144 pacientes, 97% e 98% tinham resistência ao lopinavir e ao atazanavir, respectivamente. Além disso, 57% tinham resistência ao darunavir no início da terceira linha, principalmente resistência a níveis baixos e intermediários. A razão provável da resistência ao darunavir é que as pessoas podem sofrer de falência virológica prolongada enquanto tomam o regime de segunda linha baseado em inibidor da protease (IP), antes de serem encaminhadas para avaliação de elegibilidade para TARV de terceira linha.
Além disso, antes que o TARV de terceira linha estivesse disponível na África do Sul, as pessoas eram mantidas em esquemas baseados em inibidor da protease (IP) em falência, porque não havia mais opções. Da mesma forma, a resistência à etravirina foi observada em pouco mais de um terço das pessoas (37%, 52/140), consistindo principalmente de resistência de nível baixo e intermediário.
Todos os pacientes foram iniciados em um regime contendo darunavir, assim como o raltegravir para 101 pessoas, e também a etravirina para 33 pessoas. A maioria dos regimes também incluiu análogos de nucleosídeos.
Entre aqueles com pelo menos uma carga viral num período de seis meses após a aprovação da terceira linha, 83% (98/118) foram suprimidos abaixo de 1000 cópias / ml e 79% (93/118) abaixo de 400 cópias / ml. As taxas de supressão virológica para abaixo de 400 cópias / ml foram semelhantes às observadas em pessoas em TARV de terceira linha dentro dos programas de gestão de HIV da África do Sul do sector privado.
Conclusões
Neste estudo, 83% e 79% das pessoas atingiram a supressão virológica abaixo de 1000 cópias / ml e abaixo de 400 cópias / ml, respectivamente, após seis meses. A Dra Michelle Moorhouse, do Instituto de Saúde Reprodutiva e HIV da Wits (University of the Witwatersrand – Johannesburg), diz que isso demonstra que boas taxas de supressão virológica em esquemas de terceira linha são alcançáveis em ambientes com recursos limitados, apesar dos altos níveis de resistência.
No entanto, ele não mostra o que acontece com as pessoas depois do primeiro ano, portanto é necessário fazer mais análises para determinar a eficácia da terceira linha (TARV). As principais limitações do estudo foram o tamanho da amostra relativamente pequeno, a curta duração do acompanhamento e a falta de dados nas pessoas para as quais não há cargas virais após o início da terceira linha. Outra limitação foi a falta de dados sobre os resultados além da carga viral, como a mortalidade e a retenção nos cuidados.
Além disso, a falta de dados precisos sobre o número de pessoas em TARV de segunda linha e aqueles com falência virológica confirmada dificultaram a contextualização do escopo da resistência aos inibidores da protease (IP) e da necessidade de TARV de terceira linha.
Referência
Moorhouse M et al. Programa Terapia Anti-Retroviral de Terceira Linha no Sector Público Sul-Africano: Descrição da Coorte e Resultados Virológicos. Jornal das Síndromes de Imunodeficiência Adquiridas 80: 73-78, 2019.
ESTUDOS SOBRE TRATAMENTO DO HIV PARA CRIANÇAS E JOVENS

Melhoria da função hepática, mas dano da função renal progressivo, entre crianças em terapia antirretroviral na Etiópia.
Os resultados de um estudo longitudinal prospectivo multicêntrico, realizado pela Ethiopian Pediatric HIV Cohort (EPHIC) e publicado em HIV Medicine, mostram que entre as crianças HIV-positivas com anormalidades hepáticas e renais, as anormalidades das enzimas hepáticas melhoraram, enquanto a função renal se deteriorou progressivamente quanto mais tempo as crianças estavam recebendo a terapia antirretroviral (TARV). Com excepção da nevirapina, o regime específico de TARV não teve um efeito significativo nas alterações das enzimas hepáticas ou na função renal.
Contextualização
Tanto a infecção pelo HIV quanto as drogas antirretrovirais afetam o fígado e os rins. No entanto, os mecanismos precisos de toxicidade hepática induzida por drogas ou doença e dano da função renal em crianças infectadas pelo HIV são pouco compreendidos. Entre as crianças em TARV, a toxicidade hepática é o evento adverso mais comum, com aproximadamente uma em cada cinco crianças recebendo antirretrovirais.
Existe uma escassez de literatura sobre os efeitos a médio e longo prazo do TARV em crianças da África Subsaariana e da Ásia. As opções limitadas de tratamento pediátrico ressaltam a necessidade crítica de um melhor entendimento dos efeitos adversos dos antirretrovirais.
Objectivos
Os autores realizaram um estudo para examinar a prevalência de anormalidades renais e hepáticas e o padrão de mudanças ao longo do tempo entre crianças HIV-positivas.
Metodologia
Em 2015 e 2016, crianças com menos de 18 anos de idade, em TARV de primeira linha foram inscritas no coorte em seis centros de HIV / AIDS estabelecidos em toda a Etiópia.
Analises laboratoriais como, enzimas hepáticas (aspartato aminotransferase (AST) e alanina aminotransferase (ALT), função renal (creatinina e nitrogénio da ureia sanguínea – BUN), hemograma completo, imunologia (contagem e percentagem de CD4) e carga viral foram avaliados no momento da inclusão e acompanhamento a cada seis meses durante 18 meses.
A fibrose hepática e a cirrose foram avaliadas utilizando marcadores não invasivos compreendendo AST para o escore da razão plaquetária (APRI) e escore de fibrose (FIB-4).
Um total de 705 das crianças (90%) inscritas tiveram pelo menos uma medida para testes de função renal e hepática ao longo do seguimento prospectivo de 18 meses, enquanto 450 crianças tiveram todos os quatro testes.
A idade mediana foi de 12 anos e pouco mais da metade era do sexo masculino. A mediana do tempo de TARV foi de 3,3 anos. No momento da inscrição, um quarto das crianças apresentou resultados elevados nos testes de enzimas hepáticas e 10% com um índice APRI> 0,5 sugerindo fibrose hepática.
Não houve associação estatisticamente significativa com a função renal ou anormalidades de enzimas hepáticas entre crianças co-infectadas com hepatite C ou hepatite B.
Em cada período de acompanhamento de seis meses, a AST e a ALT diminuíram 1,4 (IC 95%: 0,4-2,5) UI / L, p = 0,01 e 1,4 (IC 95%: 0,2-2,6) UI / L, p = 0,01, respectivamente.
No entanto, os regimes baseados em efavirenz mostraram uma melhoria maior da ALT em comparação com regimes baseados em nevirapina. O risco aumentado de lesão hepática em regimes baseados em nevirapina em comparação com aqueles que contêm efavirenz está bem documentado.
No início do estudo, níveis elevados de creatinina e nitrogênio ureico no sangue, indicativos de disfunção renal, estavam presentes em 24 (3,4%) e 84 (12,1%) crianças, respectivamente.
A taxa de filtração globular foi usada como um substituto para a clearance de creatinina, pois o valor de creatinina é afetado pela idade e peso corporal. Uma baixa taxa de filtração globular sugere disfunção renal. Em cada período de acompanhamento de seis meses, a mediana do nitrogênio ureico no sangue aumentou em 1,6 (95% CI: 0,4-2,7) mg / dL, p = 0,01 e a taxa de filtração globular diminuiu em 35,6 (IC95%: 17,7-53,4 ) mL / min / 1,73 m2.
Conclusões
Estes resultados, segundo os autores, destacam um aspecto importante da optimização do tratamento para crianças HIV-positivas, nomeadamente a segurança do TARV. A compreensão dos perfis de segurança é fundamental, pois os eventos adversos podem afetar não apenas a adesão, mas também a falência de órgãos, aumento de mortes e doenças e menor qualidade de vida.
Os regimes baseados em tenofovir foram previamente associados a anomalias da função renal e doença. Neste estudo, as crianças em um regime baseado em tenofovir tiveram menores taxas de filtração globular em comparação com outros regimes, mas a diferença não foi estatisticamente significativa.
Os autores observam que enquanto diminuições em AST e ALT após o início de TARV podem significar estabilização do dano hepático, elas também podem significar uma deterioração que leva à doença hepática terminal. Mais testes, acrescentam, incluindo ultra-som ajudaria a descartar o último.
A alta prevalência de crianças com sinais de lesão hepática no momento da inclusão é consistente com outros estudos. Embora a diminuição das alterações das enzimas hepáticas ao longo do tempo seja possivelmente encorajadora, a deterioração da função renal é preocupante. Esses achados, observam os autores, enfatizam a necessidade de monitoramento regular.
Referência
Tadesse BT et al. Toxicidade hepática e renal e factores associados em crianças soropositivas para terapia antiretroviral: um estudo prospectivo de coorte. HIV Medicine, doi: 10.1111 / hiv.12693, 2018.
Alta prevalência de diabetes e pré-diabetes em pessoas em clínicas de HIV em Londres

DIABETES
Pessoas com mais de 40 anos com fatores de risco cardiovasculares e pessoas com história de lipodistrofia devem ser examinadas.
Cerca de um terço das pessoas que vivem com HIV atendidas em três grandes clínicas de HIV no sul de Londres tiveram diabetes ou pré-diabetes, enquanto uma clínica de HIV descobriu que 70% dos pacientes com diabetes não conseguiram atingir metas de controle de açúcar no sangue. no Congresso Internacional sobre Terapia Química em Infecção pelo HIV (HIV Glasgow) no início deste mês mostrou.
Os resultados destacam a necessidade de uma maior consciencialização sobre o risco de diabetes tipo 2 e açúcar no sangue mal controlado entre pessoas que vivem com o HIV, dizem os pesquisadores.
Diabetes tipo 2 é uma das condições crônicas de saúde mais comuns em adultos mais velhos. A Diabetes UK estima que aproximadamente 6% das pessoas no Reino Unido estão vivendo com diabetes diagnosticada ou não diagnosticada. As consequências a longo prazo do açúcar no sangue mal controlado incluem aumento dos riscos de doença cardíaca, doença renal e perda de visão. O risco de desenvolver diabetes tipo 2 aumenta com a idade e é maior em pessoas de ascendência sul-asiática, negra africana e caribenha negra. A obesidade aumenta muito o risco de desenvolver diabetes tipo 2.
Os médicos do King’s College Hospital e Guy’s e St Thomas’s Hospital analisaram a prevalência de níveis elevados de glicose e diabetes tipo 2 em 338 pessoas com HIV atendidas em suas clínicas. A amostra foi construída para refletir a demografia dos pacientes que recebem atendimento nas clínicas; 49% eram caucasianos, 31% negros africanos e 17% negros caribenhos. A idade mediana foi de 49 anos e 74% eram do sexo masculino.
A prevalência de diabetes tipo 2 foi alta: 15% tinham diabetes (glicemia de jejum> 7,0 mmol / l) e 17% tinham pré-diabetes (6,0-6,9 mmol / l). A prevalência de diabetes tipo 2 e pré-diabetes aumentou substancialmente em pessoas com 40 anos ou mais. Enquanto 14% das pessoas entre 40 e 49 anos tinham diabetes e 17% tinham pré-diabetes, tanto nas faixas etárias de 60 a 69 quanto de 70 a 79, a prevalência de diabetes aumentou para 33% e de pré-diabetes para 25%.
Para avaliar se os escores do QRISK2 para risco cardiovascular em 10 anos poderiam prever a presença de pré-diabetes, os pesquisadores planejaram diagnósticos pré-diabetes contra os escores QRISK2 e descobriram que um escore igual ou superior a 4 previa aumento do risco de diabetes com uma sensibilidade de 72% e uma especificidade de 51%.
Os investigadores do estudo concluíram que, na ausência de uma medição atualizada da HbA1c, qualquer pessoa com 40 anos ou mais com uma pontuação de risco cardiovascular igual ou superior a 4 no instrumento QRISK2 deve ser investigada para pré-diabetes ou diabetes.
Lipodistrofia e risco para diabetes
O mesmo grupo de pesquisa também encontrou uma forte associação entre a lipodistrofia atual ou passada e o desenvolvimento subsequente de diabetes tipo 2.
Por que as pessoas que desenvolvem lipodistrofia desenvolvem diabetes tipo 2? Alterações na distribuição da gordura corporal após o início do tratamento antirretroviral – perda de gordura subcutânea dos membros e acúmulo de gordura facial ou visceral no abdômen – são raras atualmente. No passado, estas alterações estavam associadas ao tratamento baseado em inibidores da protease, especialmente quando combinados com os inibidores nucleósidos da transcriptase reversa estavudina ou zidovudina. Essas combinações de drogas também causam alterações metabólicas que podem promover o desenvolvimento de diabetes.
Na coorte analisada para diabetes, 22% foram diagnosticados com lipodistrofia (acúmulo de gordura ou perda de gordura). Pessoas com lipodistrofia foram duas vezes mais propensas a terem sido diagnosticadas com diabetes tipo 2 do que as pessoas sem lipodistrofia, sugerindo que qualquer pessoa com um diagnóstico atual de lipodistrofia ou história de lipodistrofia deve ser rastreada para diabetes.
Monitoramento
Como as clínicas de HIV estão monitorando se o diabetes tipo 2 está sendo controlado com sucesso em seus pacientes? O Royal Liverpool Hospital avaliou seu próprio desempenho e concluiu que o controle da glicose e da pressão arterial em seus pacientes diabéticos estava abaixo do ideal. Na coorte de 1123 pacientes, a prevalência ajustada por idade do diabetes tipo 2 foi de 3,4%, levando os pesquisadores a suspeitar que o diabetes pode ser subdiagnosticado em sua população clínica.
Dos 60 pacientes com diabetes ou pré-diabetes, apenas 30% atingiram a meta de HbA1c, apesar de 81% receberem alguma forma de medicação. O controle da pressão arterial foi melhor nesta coorte: 18 de 35 com hipertensão atingiram um alvo de controle da pressão arterial.
A avaliação também identificou questões relacionadas à prescrição de anti-retrovirais. Apesar de todos os pacientes estarem em terapia anti-retroviral, 8 de 60 pacientes com diabetes estavam recebendo abacavir, o que pode aumentar ainda mais o risco de doença cardiovascular em um grupo de pacientes que já correm maior risco. Quatro dos 19 pacientes com insuficiência renal e diabetes estavam recebendo um medicamento associado a um aumento do risco de dano renal, tanto o tenofovir disoproxil como o atazanavir.
A comunicação com os GPs é fundamental para o controle do diabetes em pessoas com HIV: a British HIV Association recomenda que o manejo seja realizado em parceria com os GPs para evitar duplicação. Na prática, isso significa que os clínicos gerais provavelmente serão responsáveis pelo gerenciamento diário e pela prescrição de medicamentos para o controle do diabetes e da hipertensão. A avaliação constatou que, para 97% dos pacientes com diabetes ou pré-diabetes, havia evidências de comunicação com um GP.
Os pesquisadores concluíram: “Precisamos administrar melhor o diabetes no HIV para colher os benefícios dos ganhos na expectativa de vida saudável fornecidos pelos antirretrovirais. Isto pode ser conseguido através da educação do clínico e do paciente, ou integração dos serviços de HIV e diabetes. ”
Referências
Mok J et al. A disglicemia é prevalente em pacientes com HIV acima de 40 anos e pode ser detectada por meio de triagem de rotina para o risco cardiovascular. Congresso Internacional sobre Terapia Química em Infecção pelo HIV (HIV Glasgow), Glasgow, 2018, resumo P191. Veja o cartaz.
Mok J et al. A lipodistrofia relacionada ao HIV, atual ou histórica, amplamente associada à exposição ao inibidor de protease, é um preditor de risco futuro de diabetes. Congresso Internacional sobre Terapia Quimica na Infecção pelo HIV (HIV Glasgow), Glasgow, 2018, resumo P192. Veja o cartaz.
Smith H et al. Quão bem administramos o diabetes tipo 2 e o metabolismo anormal da glicose no HIV? Uma avaliação de serviço. Congresso Internacional sobre Terapia Quimica na Infecção pelo HIV (HIV Glasgow), Glasgow, 2018, resumo P198. Veja o resumo.