Passos para recuperação nutricional da criança com desnutrição aguda grave
Passo 1 – Tratar/prevenir hipoglicemia
Considera-se que tem hipoglicemia a criança com desnutrição grave cujo nível de glicose sanguínea é inferior a 54 mg/dl (menor que 3 mmol/l). O quadro clínico da hipoglicemia na desnutrição grave é inespecífico e, na maioria das vezes, se expressa como:
- Baixa temperatura corporal (temperatura axilar <36,5 ºC)
- Provável presença de letargia, dificuldades de coordenação motora e perda de consciência
- Sonolência, crises convulsivas e coma são sinais de gravidade que podem levar à morte
Tratamento
Se há suspeita de hipoglicemia, trate imediatamente, mesmo que ainda sem confirmação laboratorial, utilizando um dos esquemas a seguir:
- Se a criança dorme com os seus olhos ligeiramente abertos, então deve-se acordá-la e dar-lhe a beber uma solução de água açucarada.
- Se a criança está consciente e consegue beber, deve-se dar-lhe a beber 50 ml (aproximadamente 5 a 10ml/kg de peso corporal) de água com açúcar ou solução de glicose ou sacarose a 10% (5g/50ml), ou uma dieta de F75 (ou F100).
- Se a criança está a perder consciência deve-se dar imediatamente 50 ml (ou 5 a 10 ml/kg de peso) de água com glicose ou sacarose por sonda naso-gástrica (SNG). Quando a consciência é restabelecida, deve-se dar leite terapêutico frequentemente.
- Se o doente está inconsciente deve-se dar água com açúcar por sonda naso-gástrica (SNG). Deve-se dar também glicose através de uma única dose endovenosa (aproximadamente 5 ml/kg peso corporal para uma solução de glicose a 10%).
- Todos os doentes desnutridos com suspeita de hipoglicemia devem ser tratados com antibióticos de largo espectro.
- A resposta ao tratamento da hipoglicemia é dramática e rápida. Se um doente em estado de letargia ou inconsciente não responde desta maneira, poderá haver uma outra causa da sua condição clínica, que deve ser identificada e tratada
Passo 2 – Tratar/prevenir hipotermia
Diagnóstico
- Verificar a temperatura da sala (28-32ºC).
- Verificar se a criança dorme com a pessoa que cuida dela.
- Verificar se a temperatura rectal do doente é < 35,5º C e a temperatura axiliar é < 35ºC.
Tratamento
No tratamento da hipotermia, os seguintes cuidados devem ser assegurados:
- Deve-se evitar dar banho ao doente desnutrido durante a admissão. – o banho só deve ser dado após a criança ou adolescente estar estável. Lavar o doente com água morna durante o período mais quente do dia e secar rapidamente. O banho deve ser dado depois da criança estar estabilizada.
- Aquecer a criança usando o “método Cangurú” para crianças com acompanhante (colocar a criança nua em contacto com a pele da pessoa que está a cuidar dela), colocar um gorro na cabeça da criança para evitar a perda de calor através da cabeça e agasalhá-la envolvendo-a juntamente com a mãe ou o provedor de cuidados.
- Disponibilizar cobertores adequados e camas de adulto para permitir que as crianças durmam junto das suas mães ou cuidadores.
- Controlar a temperatura do corpo de 30 em 30 minutos durante o reaquecimento.
- Manter a sala aquecida, as janelas e portas fechadas especialmente à noite (entre 28ºC a 32ºC): um termómetro de máxima-mínima deve ser colocado na parede do compartimento na fase de estabilização para o controlo da temperatura.
- Colocar aquecedor ou lâmpada próxima à criança. Evitar contato ou proximidade excessiva com a fonte de aquecimento. Não use lâmpadas fluorescentes, que não são úteis para aquecimento e podem causar danos à visão.
- Assegurar que a criança esteja coberta todo o tempo, particularmente a cabeça e os pés, para reduzir a perda de calor.
- Tratar a hipoglicemia em todos os doentes hipotérmicos e, fazer o tratamento com antibióticos de largo espectro.
Desparasitante
- Dar uma dose única de Albendazol ou Mebendazol na segunda semana de tratamento.
- Não dar desparasitante às crianças com menos de 1 ano de idade.



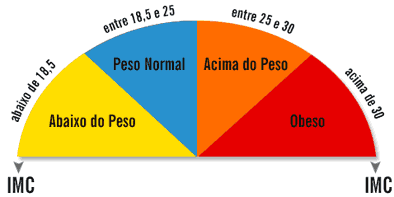
Instruções para a classificação do Estado Nutricional através do Índice de Massa Corporal (IMC)
- Pesar o doente e registar o seu peso em kg.
- Medir a altura usando um instrumento de medição de altura. Registar a altura em metros.
- Calcular o IMC do doente, usando a seguinte fórmula:
IMC = Peso em kg / (Altura em m)2
- Usando a Tabela de IMC/Idade correspondente ao sexo do doente, localizar a linha correspondente à idade do doente e, nessa linha, verificar em qual das colunas de estado nutricional se encontra o valor de IMC calculado.
Exercício prático:
A Maria tem 8 anos e 8 meses e tem uma altura de 1,1 m e um peso de 16,5 kg.
- Calcule o IMC do doente, usando a seguinte fórmula:
IMC = Peso em kg / (Altura em m)2
IMC = 16,5 / (1,1 x 1,1) = 16,5 / 1,21
IMC = 13,6 kg/m²
- Arredonde a idade de 8 anos e 8 meses para 8 anos e 6 meses (8:6)
- Procure na tabela das raparigas a linha referente aos 8:6
- Em seguida, procure com o dedo na horizontal e da esquerda para direita, o IMC calculado (13,6)
- Irá verificar que 13,6 está entre 13,0 – 14,2 na classificação de Desnutrição Ligeira
Nota: Nos casos de Kwashiorkor, o IMC e o Peso-Idade não devem ser usado como critério para classificação do Estado Nutricional, devido ao volume aumentado de líquidos.
Instruções para a avaliação dos edemas
Para se determinar a presença de edema bilateral, deve-se fazer uma pressão firme com o dedo polegar no dorso de ambos os pés contando 1…, 2…, 3… (durante três segundos). Em seguida, o dedo polegar é retirado e, se se formarem cavidades nos locais pressionados, a presença de edema é afirmada. As cavidades permanecerão em ambos os pés por muitos segundos. O edema bilateral normalmente começa nos pés e na região pré-tibial. É importante testar ambos os pés; se a cavidade não aparece em ambos os pés, o edema não tem origem nutricional. Uma segunda pessoa deverá repetir o teste para confirmar a presença de edema bilateral.
Existem três graus de edema bilateral, que são classificados pelo sinal positivo (+; ++; +++). Quando não se verifica a presença de edema bilateral, classifica-se como “ausente”.
Nota: Na impossibilidade de arranjar uma segunda pessoa para repetir o teste, faça uma segunda medição para verificar a presença e classificação do edema bilateral
Tratamento da malária
Tratamento da malária grave ou complicada
Apresentação do Artesunato: Ampolas de 60 mg acido anídrico (pó) e uma apola separada contendo solução de bicarbonato de sódio
Modo de preparação: Diluir com 1 mil de solução de bicarbonato de sódio 5% agitar durante 2 a 3 minutos;
Adicionar 5 ml de dextrose 5% ou clorecto de sódio 0.9% para uma solução final de 10mg/ml. Desta forma o artesunato pode ser administrado quer EV .
OU
Adicionar 2.5 ml de dextrose 5% ou clorecto de sódio 0.9% para uma solução final de 20mg/ml. Desta forma o artesunato pode ser administrado quer EV ou IM (na porção anterior da coxa)
NB: A solução deve ser preparada na altura da admiração e não pode ser armazenada para uso posterior.
Fonte: Canton Pharmaceuticals,inc (fabricante)
Posologia:
Em adultos: Administrar Artesunato 2.4 mg/kg de peso corporal EV ou IM na admissão (hora 0). A segunda dose deve ser administrada 12 horas depois de da primeira, seguida da terceira 24 horas após a primeira. Uma dose diária e indicada nos dias subsequentes durante 4 dias.
Nas criança com peso ≤ 20kg
Em crianças com peso menor a 20Kg multiplicar artesunato 3,0mg/kg pelo peso corporal para obter a quantidade de Artesunato (em mg) a ser administrada por cada dose.
Nas criança com peso ≥20kg
Em crianças e adultos com peso igual ou maior de 20Kg multiplicar 2,4 mg/kg pelo peso corporal para obter a quantidade de Artesunato (em mg) a ser administrada por cada dose.
Uma vez iniciado o tratamento parenteral inicial, deve ser administrado no mínimo por um período de 24horas, e logo que o paciente tolere medicação oral.
- Iniciar administração da 1 linha ( Artemeter lumenfatrina ) ou
- Comprimidos de quinino (10mg/kg 8/8hr) para completar 21 dose para o quinino.
Tratamento alternativo da malária grave:
Adultos
Dose de ataque: Quinino 20mg/kg de quinino diluído 10ml de dextrose 5% do kg peso corporal EV durante 4 horas (ate máximo de 1200mg).
Dose de manutenção 10mg/kg de quinino (ate máximo de 600mg 8/8hr) diluídos em 10ml dextrose a 5 % de peso corporal EV, durante 4 horas, a iniciar 8 horas após a dose de ataque e repetida de 8/8hr ate o doente poder tomar o medicamento por via oral.
Se o tratamento intravenoso continuar por mais de 48 horas, para reduzir a toxicidade reduza a dose para 5- 7 mg/kg.
E logo que o paciente tolere medicação oral.
- Iniciar administração da 1 linha ( Artemeter lumenfatrina ) ou
- Comprimidos de quinino (10mg/kg 8/8hr) para completar 21 dose para o quinino.
Medidas de emergência:
Medidas de ressuscitação
Canalizar a veia corrigir a hipoglicemia,(ver mais abaixo)
Controlar as convulsões com Diazepam,( ver mais abaixo)
Medida pré referência: Supositório de Artesunato 10mg/kg. O supositório deve ser inserido especialmente nas crianças, as nádegas devem ser mantidas juntas por 10 minutos para assegurar a retenção da dose rectal de Artesanato. Se expelido ate 30 minutos um segundo supositório deve ser inserido.
Saiba mais sobre Má Nutrição
Malnutrição é o estado patológico resultante tanto da deficiente ingestão e ou absorção de nutrientes pelo organismo (desnutrição ou sub- nutrição), como da ingestão e ou absorção de nutrientes em excesso (sobrenutrição).
Classificação do estado nutricional
- Desnutrição aguda: manifesta-se através de baixo peso para altura e ou edema bilateral.
- Desnutrição crónica: manifesta-se através de baixa altura para idade
- Desnutrição de micronutrientes: as formas mais comuns de desnutrição de micronutrientes estão relacionados com deficiência de ferro, vitamina A, iodo e das vitaminas do complexo B.
O crescimento insuficiente (CI) é diagnosticado numa criança, quando esta não apresenta ganho de peso entre duas pesagens consecutivas, num intervalo não inferior a 1 mês e não superior a 3 meses, o que significa curva de crescimento horizontal ou em declínio, da curva no Cartão de Saúde da Criança.
Desnutrição aguda:
De acordo com a condição clínica, a desnutrição aguda pode ser classificada em ligeira, moderada ou grave. A desnutrição aguda grave manifesta-se através das seguintes condições clínicas:
- Marasmo (emagrecimento grave)
- Kwashiorkor (edema bilateral)
- Kwashiorkor-marasmático, ou emagrecimento grave com edema bilateral
Os indicadores nutricionais chave para o diagnóstico da desnutriçao aguda são:
- Perímetro braquial (PB)1
- Peso para estatura (P/E) 2para crianças dos 6-59 meses
- Índice da massa corporal para idade (IMC/Idade) para crianças e adolescentes dos 5-15 anos de idade
- Edema bilateral (edema em ambos os pés)
Actualmente, são usados os parâmetros de Z-score ou a unidade de desvio padrão (DP) como “padrão de ouro”, com base nos novos padrões de crescimento da OMS (2006).3
Através destes parâmetros, a desnutrição aguda nas crianças e adolescentes pode ser classificada em ligeira, moderada ou grave.
NB:
O comprimento é medido às crianças menores de 2 anos de idade ou com um comprimento menor que 87 cm.
A altura é medida às crianças de 2 ou mais anos de idade ou com altura superior a 87 cm.
O indicador de IMC/Idade é usado para crianças e adolescentes entre os 5-15 anos de idade.
O CI é o indicador usado no Sistema de Vigilância Nutricional para crianças (<15 anos) que são atendidas na CCS. No caso de crescimento insuficiente, deve-se fazer a avaliação nutricional.
Componentes do Programa de Reabilitação Nutricional
De forma a assegurar um tratamento e reabilitação nutricional eficientes dos casos de desnutrição, o Ministério da Saúde estabeleceu o Programa de Reabilitação Nutricional (PRN), o qual inclui os seguintes componentes.
- Envolvimento comunitário
- Tratamento da Desnutrição no Internamento (TDI)
- Tratamento da Desnutrição em Ambulatório (TDA)
- Suplementação alimentar
- Educação nutricional e demonstrações culinárias
CALENDÁRIO DE VACINAÇÃO DA CRIANÇA E DE VITAMINA A
| IDADE | VACINA |
| À nascença | Contra a Tuberculose (BCG) |
| À nascença ou antes das 6 semanas | Contra a Pólio (VAP) |
| Aos 2 meses de vida
|
Contra a Pólio (VAP) |
| Contra a Difteria, Tosse Convulsa, Tétano, | |
| Hepatite B e Meningite ( DTP/HepB/Hib), 1ª dose | |
| Contra a Pneumonia (PCV), 1ª dose | |
| Contra a Rotavírus, 1ª dose | |
| Aos 3 meses de vida
ou 4 semanas depois da 1ª dose
|
Contra a Pólio (VAP) |
| Contra a Difteria, Tosse Convulsa, Tétano, | |
| Hepatite B e Meningite (DTP/HepB/Hib) 2ª dose | |
| Contra a Pneumonia ( PCV), 2ª dose | |
| Contra a Rotavírus, 2ª dose | |
| Aos 4 meses de vida
ou 4 semanas depois da 2ª dose
|
Contra a Pólio (vacina oral e injectável-IPV) |
| Contra a Difteria, Tosse Convulsa, Tétano, | |
| Hepatite B e Meningite (DTP/HepB/Hib), 3ª dose | |
| Contra a Pneumonia ( PCV), 3ª dose | |
| Aos 6 meses de vida | Vitamina A |
| Aos 9 meses de vida | Contra o Sarampo (1ª dose |
| Aos 12 meses de vida | Vitamina A e Desparasitante |
| Aos 18 meses de vida | Contra o Sarampo (2ª dose), Vitamina A e Desparasitante |
| Dos 24 aos 59 meses | Vitamina A e desparasitante de 6 em 6 meses |
Estadiamento OMS do HIV/SIDA para Adultos e Adolescentes 2006
Estadio 1
Assintomático
Linfadenopatia generalizada persistente (LGP)
Estadio 2
Perda de peso inexplicada e moderada (< 10% do peso corporal total)
Infecções recorrentes das vias respiratórias superiors
Herpes zóster
Queilite angular
Dermatite seborreica
Infecções fúngicas do leito ungueal
Ulcerações orais recorrentes (≥2 episódios em 6 meses)
Erupção papular prurítica (Prúrigo)
Estadio 3
Perda de peso inexplicada e severa (> 10% do peso corporal total)
Diarréia persistente inexplicada (>1 mês)
Febre persistente inexplicada, intermitente ou constante ( > 1 mês)
Candidíase oral
Leucoplasia oral pilosa
Infecções bacterianas severas (por exemplo: pneumonia, meningite, empiema, piomiosite, infecções dos ossos ou articulações, bacteriemia e doença inflamatória pélvica severa)
Gengivite ou estomatite ulcerativa necrotizante aguda, ou periodontite ulcerativa necrotizante aguda
Gengivite/estomatite ulcerative necrotizante aguda ou periodontite necrotizante aguda
TB Pulmonar
Anemia (<8g/dL) ou neutropenia (< 500/ mm3) ou trombocitopenia crônica (<50.000/ mm3) inexplicadas
Estadio 4
Síndrome de caquexia
Pneumonia por Pneumocistis Jiroveci (PCP)
Pneumonia bacteriana severa e recorrente (≥2 episodios nos ultimos 6 meses)
Candidíase esofágica Infecção por micobactéria não tuberculosa disseminada
TB extrapulmonar ou disseminada
Sarcoma de Kaposi
Infecção por CMV
Nefropatia sintomática associada ao HIV
Toxoplasmose do SNC
Encefalopatia pelo HIV (complexo demência-SIDA)
Infecção crónica por Herpes simples (oral ou cutânea ≥ 1 mês de duração) ou visceral em qualquer sítio
Linfoma não-Hodgkin
Criptococcose extrapulmonar (incluida meningite)
Criptosporidiose crónica (com diarreia)
Carcinoma invasivo do colo uterino (mulheres)
Leucoencefalopatia multifocal progressive (LEMP)
Cardiomiopatia sintomática associada ao HIV
Fonte: Tratamento Antiretroviral e Infecções Oportunistas do Adulto, Grávida e Criança-MISAU 2016
SAIBA MAIS SOBRE O HIV
FACTO
- O HIV/SIDA é a doença que mais mata mulheres em idade reprodutiva (de 15 a 49 anos) no mundo.
- E todo ano 870 mil mulheres são infectadas por HIV.
- 36,7 milhões de pessoas vivem com HIV no mundo.
- Destas, 20,9 milhões fazem terapia antirretroviral.
- No ano 2000, apenas 685 mil pessoas tinham acesso a tratamento.
- Em 2018, quem faz TARV pode ter uma expectativa de vida quase igual a de uma pessoa não infectada com o vírus, embora tenha de fazer o TARV para toda a vida.
- 36 países e territórios do mundo ainda restringem a entrada ou moradia de pessoas com base em seus estados serológicos para o HIV.
- Em 17 países, as pessoas podem ser deportadas se as autoridades descobrem que elas são seropositivas.
- Em 5 países do mundo é terminantemente proibida a entrada de pessoas com HIV-SIDA, mesmo para 10 a 90 dias.