Cólera: Medidas de Prevenção
A cólera é uma doença diarreica aguda causada pela enterotoxina do Vibrio cholerae, através da ingestão de alimentos ou água contaminados pela bactéria Vibrio cholerae. Apenas dois sorogrupos (existem cerca de 190) dessa bactéria são produtores da enterotoxina, o V. cholerae O1 (biotipos “clássico” e “El Tor”) e o V. cholerae O139. Tem um período de incubação curto, que varia de duas horas a cinco dias, e manifesta-se com diarreia aquosa e profusa, com ou sem vômitos, dor abdominal e cãibras, que quando não tratada prontamente, pode evoluir para a desidratação grave, e distúrbio eletrolítico, acidose e colapso circulatório, com choque hipovolêmico e insuficiência renal e, consequentemente a morte em poucas horas.
Modo de transmissão
Uma vez que a transmissão da cólera está associada à gestão inadequada do meio ambiente, a falta de água potável, higiene individual e colectiva deficiente, a transmissão ocorre, principalmente, pela ingestão de água ou alimentos contaminados por fezes ou vómitos de um doente ou portador. A contaminação de rios ocorre pelo tratamento inadequado de água e esgoto (com fezes e vômito de pessoas contaminadas). A variedade El Tor, mais resistente a vida aquática, é mais virulenta. A contaminação pessoa a pessoa é também importante na cadeia epidemiológica.
Manifestações clínicas:
A cólera manifesta-se de forma variada, desde infecções inaparentes até diarreia profusa e grave. Além da diarreia, podem surgir vômitos, dor abdominal e, nas formas severas, cãibras, desidratação e choque. A febre não é uma manifestação comum. Portanto, a doença pode manifestar-se de 2 formas:
- Na forma grave, os casos graves mais típicos (menos de 10% do total), o início é súbito, com diarreia aquosa, profusa, com inúmeras dejeções diárias, por vezes do tipo “água de arroz” e cheiro a peixe, com ou sem vómitos, dor abdominal e cãibra. A diarreia e os vômitos, nesses casos, determinam uma extraordinária perda de líquidos, que pode ser da ordem de 1 a 2 litros por hora. A desidratação não corrigida levará a uma deterioração progressiva da circulação, da função renal e do balanço hidroeletrolítico, produzindo dano a todos os sistemas do organismo. Em consequência, sobrevém choque hipovolêmico, necrose tubular renal, íleo paralítico, hipocalemia (levando a arritmias), hipoglicemia (com convulsão e coma em crianças), ocasionando a morte, em 6 horas.
- A forma leve ou oligossintomática, apresenta-se com diarreia leve, como acontece na maioria dos casos. Cerca de 80% das pessoas infectadas com o vibrião colérico são assintomáticas, embora a bactéria esteja presente nas suas fezes e sejam eliminadas de volta para o meio ambiente, podendo potencialmente infectar outras pessoas, ou a água e os alimentos.
Avaliação clínica e tratamento do paciente
http://localhost/2019/03/colera-avaliacao-clinica-e-tratamento/
Prevenção
- Mudança de comportamento quanto a higiene e saneamento de meio ambiente
- Purificar a água antes de consumir (pode ser usado cloro).
- Fazer uma boa higiene pessoal.
- Proteger os alimentos do contato com moscas.
- Evitar o consumo de alimentos crus.
- Disposição adequada de excretas (construção de latrinas).
- Proteger os doentes do contato das moscas.
- Investigar os casos de aparição da doença no grupo.
- A vacinação oral
Promovendo as medidas preventivas
O técnico de saúde para além das sessões de educação sobre saúde que efectua junto á população seja dentro da Unidade Sanitária ou na Comunidade, deve aproveitar o momento de distribuição de materiais (redes mosquiteiras, certeza ou javel, sabão, ou outros) para disseminar mensagens que promovam a mudança de comportamento das pessoas. Por exemplo, quanto estiver a distribuir sabão, aproveita a ocasião para disseminar mensagens sobre a necessidade de se lavar as mãos com água e sabão e como fazer de forma correcta, principalmente depois de usar a latrina.
Mensagens para a Comunidade
As famílias e a comunidade em geral precisam de água para o consumo em quantidade suficiente e boa qualidade. Em situação de emergência, é ainda mais importante que toda água seja tratada antes de beber.
Tratamento e conservação da água para beber
- A água pode ser tratada com Certeza, javel ou cloro, e o técnico de saúde deve promover e/ou ajudar a comunidade a tratar a água directamente a partir da fonte de água.
- Se for com Certeza, coloca-se uma tampinha do frasco no bidão de 20 litros de água. Depois de colocar Certeza, espera-se 30 minutos antes de beber até fazer efeito, eliminando as bactérias.
- Se for javel, colocam-se 2 colheres de chá por cada bidão de 20 litros.
- Se não tiver Certeza, javel ou cloro, a água pode ser fervida por pelo menos 5 minutos e deixa-se arrefecer antes de beber.
- Toda água deve ser guardada em recipientes limpos e tapados durante o transporte das fontes de água e depois de tratada ou fervida.
- É importante conservar a água para beber em lugares seguros, fora do alcance das crianças e dos animais.
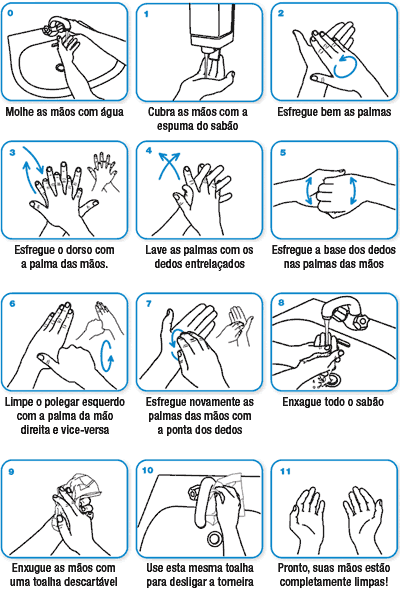
Higiene das mãos
Lavar as mãos as mãos com água e sabão é uma forma de evitar as doenças diarreicas em geral, incluindo a cólera. Por isso deve-se sempre lavar as mãos com água e sabão antes de comer, amamentar ou dar de comer as crianças, preparar os alimentos ou depois de usar a latrina.
As mãos devem ser lavadas com água corrente (da torneira ou deitando com uma caneca) e sabão. O vídeo a seguir mostra uma forma prática de condicionar a disposição de água para a lafvagem das mãos.
Tratamento e conservação dos alimentos
A comida deve-se tapar para evitar o contacto com poeiras e, principalmente, o contacto com as moscas ou outros vectores que podem transportar micróbios nas suas patas.
Os vegetais destinados para consumo em saladas ou cruas, e as frutas devem ser bem lavadas com água tratada, pois podem ter bactérias ou micróbios causadores de doenças.
Uso correcto e limpeza das latrinas
As fezes são fonte de infecção quanto expostas ao ar livre. As moscas que poisam nas fezes deixadas ao ar livre podem transportar nas suas patas os micróbios que existem nas fezes até os alimentos, a comida ou água, contaminando-as. Por isso, é que se deve usar sempre a latrina e mantê-la tapada e limpa. As crianças também devem aprender a usar a latrina.
O técnico de saúde, em caso de emergências, deve promover e mobilizar as famílias afectadas para participar na construção de latrinas comunitárias, seja nos centros de acomodação temporânea, seja nos bairros de nova relocação.
As latrinas devem ser mantidas limpas e tapadas. A cinza é um óptimo produto para a desinfectar as latrinas e reduzir o cheiro.


Referências
- MISAU/Direcção Nacional de Saúde Pública/Departamento de Epidemiologia; Manual de Prevenção e Controlo da Cólera e de Outras Diarreias Agudas – 4ª. Edição. Maputo, Moçambique. 2016.
- INGC & UNICEF; Guião para Activistas em Situação de Emergência. 2ª Edição. 2013.
- Global Health Media Project & Yony Goodman; The Story of Cholera (Video)
- UNICEF; Lavar as mãos evita doenças e salva vidas (Video)
HIGIENE DAS MÃOS
DEFINIÇÕES
A prática da higiene das mãos inclui a lavagem das mãos, o uso da preparação alcoólica para friccionar as mãos e a lavagem cirúrgica das mãos, e tem a finalidade de prevenir as infecções transmitidas pelas mãos ao remover a sujidade e inibir ou matar os microrganismos presentes na pele. Estes incluem não só a maioria dos organismos adquiridos através do contacto com os doentes e com o ambiente (flora transitória), mas também alguns microrganismos permanentes que vivem nas camadas mais profundas da pele (flora residente).
A higiene das mãos inclui os cuidados com as mãos, com as unhas e com pele. A prática da higiene das mãos reduz significativamente o número de doenças causadas por microrganismos presentes nas mãos, assim como pode minimizar a contaminação cruzada (ex. de pessoa para pessoa ou de um objecto contaminado para uma pessoa). Ajuda a manter um ambiente livre de infecções. A lavagem inadequada das mãos é considerada a maior causa de infecções associadas aos cuidados de saúde (IACS) (WHO 2006).
QUANDO REALIZAR A HIGIENE DAS MÃOS?
A higiene das mãos deve ser realizada antes de:
- Prestar cuidados a um doente/utente (contacto directo);
- Calçar luvas cirúrgicas antes dos procedimentos invasivos ou procedimentos cirúrgicos; ou calçar luvas de exame para procedimentos de rotina, tais como o exame pélvico;
- Contactos com o mesmo doente ou realização de procedimentos invasivos que incluam tocar em outras partes do corpo do mesmo doente (ex. cuidados bucais, canalização de veias, avaliação ou cuidados de feridas);
- Servir ou ingerir alimentos.
Deve ainda ser realizada depois de:
- Qualquer situação onde as mãos possam ficar contaminadas, tais como:
- Manipulação de instrumentos e outros objectos sujos;
- Contacto com membranas mucosas, sangue ou outros fluidos corporais (secreções ou excreções);
- Ter qualquer contacto com objectos do ambiente do doente (leito/cama, mesa de cabeceira, cadeira, todo o equipamento ou mobiliário);
- Ter contacto prolongado ou intenso com um doente.
- Remover as luvas, as luvas podem apresentar pequenos orifícios que facilitam a penetração e multiplicação de bactérias nas mãos devido ao ambiente húmido e quente;
- Usar a casa de banho;
- Depois de assoar ou cobrir a boca durante a tosse ou espirro (etiqueta da tosse).
Figura 1: Os Cinco Momentos para a Higiene das Mãos

Adaptado de: WHO Guidelines on Hand Hygiene in Health Care 2009.
QUANDO E PORQUÊ? 
PROCEDIMENTOS PARA A HIGIENE DAS MÃOS
LAVAGEM DAS MÃOS COM ÁGUA E SABÃO:
Os passos para a lavagem das mãos com água e sabão, são:
- Molhe bem as mãos.
- Aplique o agente para lavagem das mãos (sabão ou detergente simples).
- Esfregue vigorosamente todas as partes das mãos e dedos durante 10-15 segundos, prestando especial atenção às unhas e ao espaço interdigital.
- Enxague bem as mãos com água corrente limpa.
- Seque as mãos com uma toalha de papel ou uma toalha individual limpa, ou deixe-as secar ao ar livre.
- Para se evitar recontaminação das mãos pós-lavagem, quando não houver um pedal ou um fecho automático da torneira, use a toalha de papel ou a toalha individual que usamos para secar as mãos para fechar a torneira.
Lembre-se:
- Se a água da torneira estiver contaminada, use água previamente fervida durante 10 minutos e filtrada (quando necessário) para remover partículas ou use água clorada – com uma concentração final de 0,001%.
NOTA:
- Quando se utilizar sabão em barra deve-se fornecer barras pequenas e saboneteiras com escoadouro, garantindo que o sabão permaneça o mais seco possível.
- Use água corrente e evite mergulhar as mãos numa bacia contendo água parada; os microrganismos conseguem sobreviver e multiplicar-se mesmo com a adição de um agente antisséptico.
- Não se deve acrescentar sabão num recipiente de sabão líquido vazio. Esta prática de se “voltar a encher” os economizadores pode levar à contaminação do sabão com bactérias.
- Quando os doseadores de sabão forem reutilizados, devem ser cuidadosamente limpos antes de se voltar a encher.
- Caso não exista um sistema de escoamento disponível, a água utilizada para a lavagem das mãos deve ser recolhida para uma bacia e despejada numa sanita.
 SECAGEM DAS MÃOS
SECAGEM DAS MÃOS
Secar as mãos depois de as lavar é um aspecto importante da higiene das mãos. A forma mais eficaz de secar as mãos é usar toalhas de papel ou uma toalha de pano de uso individual porque evitam que o pessoal termine de secar as mãos no vestuário. O uso de secadores mecânicos com ar quente que exigem que se esfregue as mãos uma contra a outra para facilitar a secagem é contraproducente e caro. O acto de esfregar as mãos traz à superfície as bactérias que vivem dentro da pele e elas podem ser depois transferidas para outras superfícies (Snelling et al., 2010).
NOTA: O uso de toalhas comuns que estão geralmente sujas e com microrganismos, podem contaminar as mãos devidamente lavadas
- Deve-se evitar o uso de toalhas de uso comum, recomenda-se, caso não estejam disponíveis toalhas de papel, o uso de uma pequena toalha de pano individual que seja substituída depois de utilizada ou, que seja lavada todos os dias ou com maior frequência, e sempre que estiver húmida ou visivelmente suja;
- As mãos devem ser SEMPRE lavadas com água e sabão quando estiverem visivelmente sujas ou quando se suspeite da presença de Clostridium difficile. A preparação alcoólica não é suficiente para matar ou inactivar os Clostridium difficile (Oughton et al., 2009).
Figura 2: Técnica de Higiene das Mãos com Água e Sabão

Fonte: WHO, 2009
Video 1: Técnica de Higienização das Mãos com Água e Sabão
FRICÇÃO DAS MÃOS COM PREPARAÇÃO ALCOÓLICA
A anti-sepsia das mãos é usada para remover sujidades e reduzir a flora transitória e a flora residente presentes nas mãos.
- A técnica é similar à lavagem simples, à excepção do facto de envolver o uso de um agente anti-microbiano, em vez de sabão ou detergente comum.
Realize a anti-sepsia das mãos ANTES de:
- Examinar ou prestar cuidados a doentes altamente susceptíveis (ex. bebés prematuros, idosos doentes ou pessoas em estado avançado do SIDA);
- Realizar um procedimento invasivo tal como a colocação de um dispositivo endovenoso; e
- Sair do quarto de doentes sob Precauções de Contacto (ex. doentes com gripe, Hepatite A ou E, ou que tenham infeções multi-droga resistentes (ex. Staphylococcus aureus resistente a meticilina).
A anti-sepsia das mãos deve ser realizada utilizando um sabão com antisséptico como a clorexidina ou iodo povidona. Alternativamente, se as mãos não estiverem visivelmente sujas, pode-se usar o preparação alcoólica para friccionar as mãos. Os produtos a base de álcool são mais eficazes em matar a flora transitória e a flora residente do que os sabões com anti-sépticos, sabões líquidos ou em gel, ou o sabão simples e água. Além disso, o seu uso é mais rápido e mais fácil e oferece uma maior redução inicial da flora presente nas mãos, desde que as mãos não estejam visivelmente sujas. No entanto, as soluções para a higiene das mãos que só contenham álcool como ingrediente activo têm um efeito residual limitado (isto é, capacidade de prevenir o crescimento de bactérias após o uso) relativamente àquelas que contêm álcool mais um agente anti-séptico, tal como o gluconato de clorexidina.
Figura 3: Eficâcia da Produtos na Higienização das Mãos

As preparações alcoólicas para a higiene das mãos contêm uma pequena quantidade de um emoliente que protege e amacia a pele, porque repõem os óleos e outras substâncias removidas nas repetidas lavagens com detergentes (com ou sem agente anti-séptico) e água. Para reduzir a “acumulação” do emoliente nas mãos pelo uso repetido da preparação alcoólica, lave as mãos com água e sabão de 5 em 5 ou de 10 em 10 aplicações.
Técnica para a higiene das mãos por fricção com preparação alcoólica:
- Aplique preparação alcoólica suficiente para cobrir toda a superfície das mãos e dos dedos (cerca de uma colher de chá ou 5cc).
- Esfregue vigorosamente a preparação nas mãos (cobrindo os polegares, as palmas e as costas das mãos, a incluir os espaços interdigitais, as pontas dos dedos e por baixo das unhas) até que as mãos estejam bem secas.
NOTA: Pode-se criar pequenas quantidades de preparação alcoólica não aquosa e não irritante ao acrescentar glicerina ou sorbital ao álcool (2 ml em 100 ml de solução de álcool etílico ou isopropílico a 60-90%)
Figura 4: Como Usar Álcool Glicerinado para Friccionar as Mãos

Fonte: WHO, 2009.
Video 2: Técnica de Higienização das Mãos com Álcool Gel
COMO MELHORAR AS PRÁTICAS DE HIGIENE DAS MÃOS
- Certifique-se da disponibilidade de água limpa, de sabão líquido e de antisépticos, incluindo a preparação alcoólica;
- Sensibilize todos os trabalhadores de saúde sobre a importância de melhorar as práticas de higiene das mãos, incluindo:
- Disseminação das práticas actuais para higiene das mãos;
- Envolvimento de todas as pessoas da unidade sanitária;
- Uso de técnicas educativas, incluindo monitoria, retro-informação positiva, “cartazes” educativos afixados nas paredes e envolvimento dos doentes/utentes na monitoria do cumprimento.
Referências:
- MISAU/DNAM; Manual de Referência – Prevenção e Controlo de Infecções nas Unidades Sanitárias. Maputo, Moçambique. 2014.
- Agência Nacional de Vigilância Sanitária (ANVISA); Medidas de Precaução para Prevenção e Controle de Infecções Relacionada à Assistência à Saúde. Brasilia, Brasil. (Video)
- Hospital Alemão Oswaldo Cruz; Técnica de Higienização das Mãos com Álcool Gel. São Paulo. Brasil (Video)
Artigos relacionados:
- http://localhost/2019/05/prevencao-e-controlo-das-infeccoes-associadas-aos-cuidados-de-saude/
Malária: Diagnóstico e Tratamento
A malária é uma doença infecciosa causada por um parasita unicelular (protozoário) do género Plasmodium (P). A doença é transmitida de uma pessoa para outra através da picada de mosquitos do género Anopheles (An.). Existem quatro espécies de Plasmodium que transmitem malária em humanos: P. falciparum, P. vivax, P. ovale e P. malariae. As duas primeiras espécies causam a maior parte dos casos de malária humana. O P. falciparum é responsável pela maior parte de casos graves e mortalidade por malária.
Para o efeito das normas do MISAU, a malária é classificada em termos clínicos em malária não complicada e malária complicada.
Diagnóstico
O diagnóstico da malária deve ser feito em qualquer doente que apresente uma síndrome febril aguda (suspeita) com um resultado positivo no teste de diagnóstico rápido (TDR), ou presença de Plasmodium no esfregaço de sangue.
Testes de Diagnóstico Rápido (TDR)
No País, devido à elevada prevalência do Plasmodium falciparum, são os mais indicados os testes do tipo “Histidine-richprotein 2 (HRP2)”. O teste de diagnóstico rápido pode permanecer positivo até 4 semanas após o diagnóstico inicial pelo que não deve ser usado para o seguimento do tratamento da malária.
Microscopia
Considerando que o maior volume de doentes será diagnosticado com base no TDR, recomenda-se que o resultado da microscopia seja expresso na forma de densidade parasitária (aplicável apenas para P. falciparum) em todos os doentes com pedidos de microscopia da malária.
Tabela 1: Definição de Hiperparasitemia (Malária Grave laboratorial)
| Classificação | Hiperparasitemia | |
| (DP)
|
Parasitas por
microlitro (p/μl) |
Percentagem de globulos
Vermelhos parasitados |
| Malária Grave | ≥100.000p/μl | GVp ≥2% |
MALÁRIA NÃO COMPLICADA
Definição: Malária sintomática sem sinais de gravidade ou evidência (clínica ou laboratorial) de disfunção de órgão vital. Os sinais e sintomas de uma malária não complicada são inespecíficos e estão resumidos no quadro abaixo indicado.
Quadro clínico da Malária não complicada

A FEBRE, a CEFALÉIA e as MIALGIAS são os sintomas mais frequentes da malária não complicada em zonas de alta transmissão como é o caso de Moçambique.
Tratamento da Malária Não Complicada
- Arteméter-Lumefantrina (AL): tratamento de eleição para o tratamento da malaria não complicada;
- Artesunato-Amodiaquina (ASAQ): tratamento alternativo para o tratamento da malaria não complicada (casos de alergia e/ ou contraindicação do medicamento de eleição, ou na falta deste);
- Quinino oral (primeiro trimestre da gravidez);
Deve-se evitar tratar as Síndromes Febris suspeitas de malária com antimaláricos sem confirmação laboratorial. O tratamento antimalárico deve ser dispensado apenas aos doentes com resultados positivos (TDR) e/ou quando se observam parasitas no sangue ou, excepcionalmente nos casos de suspeita em que não é possível confirmar a doença por falta dos meios auxiliares de diagnóstico (Malária clínica).
ARTEMÉTER-LUMEFANTRINA (AL):
Apresentação:
Comprimidos contendo 20 mg de Arteméter e 120 mg de Lumefantrina
Posologia:
O tratamento com Arteméter-Lumefantrina tem a duração de 3 dias e deve ser administrado de acordo com o peso ou idade do doente (ver tabela 2). O tratamento deve ser administrado de 12 em 12 horas (duas vezes por dia) durante 3 dias seguidos. É importante que o doente complete os 3 dias (6 tomas) de tratamento.
Tabela 2: Dose de Arteméter – Lumefantrina a ser administrada em 3 dias

Contra-indicações:
- Primeiro trimestre da gravidez;
- História de alergia aos derivados da Artemisinina (Artesunato, Arteméter) ou à Lumefantrina.
Em presença de qualquer destas situações, deve-se passar para o Quinino oral, Artesunato –Amodiaquina de acordo com a situação de cada doente.
ARTESUNATO (AS) + AMODIAQUINA (AQ):
Apresentação:
Comprimidos contendo 25 mg/67.5 mg (crianças), 50 mg/135 mg (adolescentes) e 100 mg/270 mg (adultos) de Artesunato e Amodiaquina base, respectivamente.
Posologia:
As doses da co-administração de AS + AQ são de 4 mg/kg e 10 mg/kg de peso/dia respectivamente, durante 3 dias (Tabela 3).
Tabela 3: Esquema de tratamento com Artesunato-Amodiaquina (combinação a dose fixa)

Contra-indicações: Artesunato+Amodiaquina (ASAQ):
- Hipersensibilidade conhecida a derivados de Artemisinina (Artesunato, Arteméter) ou a Amodiaquina;
- Primeiro trimestre da gravidez;
- Alterações hepáticas;
- Neutropenia;
- Retinopatia;
QUININO ORAL: QNN
Indicação:
Para o tratamento da Malária Não Complicada no 1º Trimestre da Gravidez ou em casos de contra indicação de outros medicamentos da malária não complicada.
Apresentação:
Comprimidos de 300 mg sulfato de quinino.
Posologia: Dose de 10 mg/kg de 8 em 8 horas, durante 7 dias.
Para todos os outros casos, a Tabela a seguir apresenta as doses a serem administradas de acordo com o peso e a idade (Tabela 4).
Tabela 4: Dose de Quinino a ser administrada por via oral*

* Os comprimidos devem ser tomados com água potável. Se ocorrer vómito na primeira meia hora após a administração do medicamento, deve repetir-se a toma. Se os vómitos persistirem deve ser colocada a hipótese de malária complicada.
MALÁRIA GRAVE /COMPLICADA
Definição: Num doente com parasitémia (formas assexuadas) por P. falciparum e sem outra causa óbvia para os sintomas, a presença de um ou mais dos seguintes achados clínicos ou laboratoriais, classifica o doente como sofrendo da malária complicada/grave.
Tabela 5: Manifestação Clínica da Malária Grave
| Manifestações Clínicas |
| § Prostração (fraqueza generalizada que impede o doente de andar e sentar);
§ Alteração da consciência coma (Glasgow <11 em adultos e Blantyre<3 em crianças); § Incapacidade de se alimentar; § Respiração profunda, dificuldade respiratória (respiração acidótica); § Convulsões repetidas (mais de dois episódios em 24h); § Colapso circulatório ou choque (TA sistólica <a 80mmHg nos adultos e <a 70mmHg nas crianças) segundo a OMS); § Edema pulmonar (radiológico) ou saturação do oxigénio <92%, frequência respiratória de>30 ciclos por minuto e crepitações na auscultação); § Hemorragia espontânea anormal; § Icterícia clínica e evidência de disfunção de outro órgão vital; § Hemoglobinúria (urina escura); § Anemia grave (palidez das mucosas e planta das mãos); § Hiperpirexia (temperatura axilar ≥ 39.5˚C); § Insuficiência renal (redução da diurese, urina cor de cocacola); |
| Achados Laboratoriais |
| § Hiperparasitémia: GVp ≥ 2% ou DP=100.000p/µl
§ Anemia normocítica grave Hb≤5g/dl ou hematócrito ≤15% em crianças <12 anos (<7g/dl e <20% respectivamente em adultos); § Hemoglobinúria; § Hipoglicémia (glicémia <2.2 mmol/l ou 40 mg/dl); § Acidose metabólica (bicarbonato plasmático <15 mmol/l); § Hiperlactatémia (lactato>5mmol/l); § Insuficiência renal (creatinina sérica>265µmol/l ou ureia >20 mmol/l); § Bilirrubina Plasmática>50µmol/(3mg/dl); |
Tratamento da Malária Grave/Complicada
- Artesunato injectável (EV, IM): tratamento de eleição
- Quinino injectável (EV, IM): tratamento alternativo

ARTESUNATO INJECTÁVEL:
Indicação:
Para o tratamento de todos os casos graves, incluindo mulheres grávidas em todos os trimestres e crianças menores de 5Kg de peso.
Apresentação:
Ampolas contendo 60 mg ácido artesúnico anídrico (pó) e uma ampola separada contendo solução de bicarbonato de sódio. As formas mais recentes podem apresentar uma terceira ampola contendo cloreto de sódio a 0,9% (soro fisiológico).
Preparação:
Dissolver o pó de Artesunato 60mg com todo conteúdo (1ml) de Bicarbonato de sódio 5% (que vem no pacote). Agite por 2-3min até dissolver.
A solução de Artesunato ficará inicialmente turva e depois deve ficar transparente (após agitação)
- Para via Endovenosa (EV): adicionar 5ml de NaCl 0,9% OU Dextrose 5%
- Para via Intramuscular (IM): adicionar 2ml de NaCl 0,9% OU Dextrose 5%
Atenção: A solução deve ser preparada para administração dentro de máximo de 1 hora e não pode ser armazenada para uso posterior.
Posologia:
- Em crianças com peso menor que 20Kg multiplicar Artesunato 3,0mg/kg pelo peso corporal para obter a quantidade de Artesunato (em mg) a ser administrada por cada dose.
1.a Em crianças com peso igual ou maior de 20Kg e adultos multiplicar 2,4 mg/kg pelo peso corporal para obter a quantidade de Artesunato (em mg) a ser administrada por cada dose.
- Para via Endovenosa (EV): dividir o resultado do passo 1 ou 1.a) por 10 para obter a dose em ml;
- Para a via Intramuscular (IM): dividir o resultado do passo 1 ou 1.a) por 20 para obter a dose em ml (administrar na porção anterior da coxa);
Administrar o Artesunato parenteral na quantidade obtida nos números 2 e 3 na hora 0 (admissão) seguida de 12/12 horas até completar 3 doses no 1º dia. Uma dose diária é indicada nos dias subsequentes até que o doente tolere a via oral (melhoria clínica e laboratorial) e passa para a dose completa do AL ou alternativo na dose completa (três dias). O Artesunato parenteral deve ser administrado no máximo de 7 dias.
Atenção: Logo que o doente tolere a medicação oral (pelo menos 24h após o tratamento injectável) passa para a administração oral do (Arteméter + Lumefantrina ou o alternativo) tratamento completo durante os 3 dias.
Contra-Indicações:
História de alergia aos derivados da Artemisinina (Artesunato, Arteméter)
QUININO INJECTÁVEL:
A administração rápida de quinino não é segura e nunca se deve dar directamente na veia pode levar a uma hipotensão letal.
Apresentação:
Ampolas de 300mg/ml de Dicloridrato de Quinino ou Ampolas de 600mg/2 ml de Dicloridrato de Quinino.
Posologia:
- Dose recomendada é de 10 mg/kg de Dicloridrato de Quinino pelo peso do doente e terá a quantidade em miligramas (mg) (para uma dose máxima de 600mg).
- Diluir o resultado do número 1 em dextrose a 5% na quantidade calculada em 10ml/kg pelo peso corporal do doente.
Administração:
Para via Endovenosa (EV): (gotas/min) durante 4 horas com intervalo de 8 em 8horas, logo que o doente tolere a via oral (mínimo 72h de medicação injectável) passar a medicação por via oral (ver tabela 4).
Atenção: Em doentes com insuficiência renal ou hepática, alterar o regime posológico para dar 10 mg/Kg de peso de 12 em 12 horas.
Contra-Indicações:
- Hipersensibilidade conhecida ao Quinino:
- Arritmias;
- Miastenia grave (risco de apneia);
Referência:
MISAU/Direcção Nacional de Saúde Pública/Programa Nacional de Controlo da Malária; Normas de Tratamento da Malária em Moçambique – 3ª. Edição. Maputo, Moçambique. 2017.
MALÁRIA: MEDIDAS DE PREVENÇÃO
A malária é uma doença infecciosa causada por um parasita unicelular (protozoário) do género Plasmodium (P). Existem quatro espécies de Plasmodium que transmitem malária em humanos: P. falciparum, P. vivax, P. ovale e P. malariae. As duas primeiras espécies causam a maior parte dos casos de malária humana. O P. falciparum é responsável pela maior parte de casos graves e mortalidade por malária
Núcleo Central do Programa Telessaúde MZ Conta com Novas Instalações
O Programa Telessaúde MZ deu um passo significativo na melhoria da oferta de cuidados de saúde em Moçambique com a inauguração das suas novas instalações. A reabilitação destas instalações foi possível graças ao apoio de parceiros como PEPFAR e JHPIEGO-CDC, e encontra-se atualmente na fase de apetrechamento.
O Programa Telessaúde MZ tem desempenhado um papel crucial na oferta de cuidados de saúde no país. Utilizando tecnologia de telecomunicações, o programa conecta profissionais de saúde em áreas remotas a especialistas em centros urbanos, proporcionando consultas e orientações em tempo real. Esta abordagem tem se mostrado vital para melhorar a qualidade dos cuidados de saúde, especialmente em regiões onde a presença de especialistas é limitada.
Além de melhorar o acesso a cuidados médicos, o Telessaúde MZ contribui significativamente para a formação contínua de profissionais de saúde à distância. Através de sessões de tele-educação, webinars e cursos online, médicos, enfermeiros e outros profissionais de saúde têm a oportunidade de atualizar seus conhecimentos e habilidades sem precisar se deslocar. Esta modalidade de ensino permite que os profissionais se mantenham atualizados com as melhores práticas e avanços na área da saúde, melhorando, assim, a qualidade do atendimento prestado à população.
Com as novas instalações, o Núcleo Central do Programa Telessaúde MZ está preparado para responder ao aumento da demanda por seus serviços. As novas infraestruturas permitirão a ampliação dos serviços oferecidos, bem como um atendimento mais eficiente a um número crescente de utilizadores. Essa expansão é essencial para acompanhar o crescimento populacional e a necessidade de cuidados médicos especializados em todo o país.
A função principal do Núcleo Central de Telessaúde MZ é coordenar e gerenciar as atividades de telessaúde em Moçambique. Isso inclui a supervisão das consultas remotas, a capacitação dos profissionais de saúde no uso das tecnologias de telessaúde, e a garantia de que os padrões de qualidade sejam mantidos em todas as interações. Com as novas instalações, o Núcleo Central estará ainda mais bem equipado para desempenhar essas funções, assegurando que a telessaúde continue a ser uma ferramenta vital na melhoria da saúde pública em Moçambique.
Esta expansão e modernização do Núcleo Central são passos importantes para garantir que o Programa Telessaúde MZ continue a crescer e a oferecer serviços de alta qualidade, contribuindo significativamente para a saúde e o bem-estar da população moçambicana.
Protocolos terapêuticos
A DNAM, através do Departamento de atenção Médica Especializada, tem como uma das funções elaborar, actualizar e divulgar normas e procedimentos de atenção médica integrada nas unidades sanitárias, nomeadamente dos cuidados hospitalares, continuados e paliativos.
Neste contexto foram elaborados diversos protocolos terapêuticos para o manejo das principais doenças registadas no internamento e que evoluem para óbito por forma a uniformizar a conduta e orientar os profissionais de saúde.
Ver Mais
Programa de mestrado em Modelagem da malária
A candidatura foi prorrogada, contudo, caso a pessoa não consiga inscrever-se na plataforma Pode enviar o nome, email e a área de formação para o Programa Nacional de Controlo da Malária, através dos emails gt.afai88@gmail.com ou gerson.afai@misau.gov.mz. Para mais informações sobre o curso pode aceder neste link e, sobre a instituição formadora aqui.
Uma inovação de sucesso para os APS
O Chatbot é um é um programa de computador projetado para simular uma conversa com seres humanos, geralmente por meio de texto. Para o caso do APS ele perimite com que o utilizador tenha acesso a mais de 1200 recursos que incluem:
- Prevenção de doenças
- Promoção da saúde
- Cuidados com a saúde da mulher e da criança
- Rastreio e diagnóstico precoce de doenças
- Manejo de casos e seguimento paliativo
- Visitas domiciliares
- Reabilitação
- Gestão de medicamentos


AS CONTAGENS DE CD4 AINDA SÃO ÚTEIS NA ERA ” TESTAR E INICIAR”? editado
A contagem de células CD4 antes do início do tratamento ainda é essencial, mesmo na era das diretrizes de ” testar e iniciar”, concluíram dois estudos da África Austral apresentados na Conferência sobre Retrovírus e Infecções Oportunistas (CROI 2019), em Seattle, nesta semana.
Contextualização
A contagem de células CD4 mede o estado de saúde do sistema imunológico e o grau de dano causado pelo HIV. Uma contagem de CD4 abaixo de 200 células / mm3 indica doença avançada e alto risco de infecções oportunistas. As diretrizes de tratamento na maioria dos países recomendam que todos os pacientes diagnosticados com HIV iniciem o tratamento o mais rápido possível, independentemente da contagem de células CD4. Até 2016, muitos países restringiram o tratamento a pessoas com CD4 abaixo de 500 células / mm3 ou abaixo de 350 células / mm3, de modo que todos foram submetidos ao teste de células CD4 para verificar a elegibilidade ao tratamento.
Dados de seis países da África Austral mostram que, embora o teste de carga viral esteja aumentando na região, o número de testes de células CD4 sendo executados estava começando a cair até 2017. Esse declínio preocupa alguns pesquisadores, que indicam que uma contagem de células CD4 antes do tratamento ainda é necessária para identificar pessoas com contagem de células CD4 abaixo de 200 células / mm3 que precisam de um início rápido de tratamento, monitoramento mais próximo e profilaxia contra infeções.
Mas outros acham que os recursos estão sendo desperdiçados nos testes de células CD4 e que a expansão do teste de carga viral é a prioridade, para garantir que as pessoas atinjam e mantenham carga viral indetectável no tratamento e para evitar o surgimento de resistência aos medicamentos.
Objectivos
Avaliar a utilidade da contagem CD4 no seguimento de um paciente HIV+ na era ” testar e iniciar”
Metodologia
Zâmbia: contagem de CD4 antes do tratamento ainda necessário
Pesquisadores da Zâmbia relataram que a ausência de uma contagem de células CD4 antes do tratamento estava associada a um risco aumentado de morte.
Eles analisaram a relação entre o teste de células CD4 e a mortalidade entre 2013 e 2015 em pessoas que receberam tratamento para o HIV em quatro províncias. A Zâmbia mudou do tratamento inicial em contagem de CD4 abaixo de 350 células / mm3 para uma contagem de CD4 abaixo de 500 células / mm3 em abril de 2014.
Os pesquisadores analisaram a mortalidade em 33.911 novos usuários de terapia antirretroviral (TARV), dos quais 20.911 tinham um resultado da medição de células CD4 menos de seis meses antes de iniciar o TARV. Eles incorporaram dados de um estudo de rastreamento existente de pessoas perdidas para o acompanhamento para calcular a mortalidade em pessoas perdidas no seguimento, por isso é improvável que tenham sub-notificado mortes neste grupo.
Eles descobriram que as pessoas que não tinham uma contagem de CD4 tinham 45% mais chances de morrer após o início do tratamento. Enquanto 6,6% daqueles testados com menos de seis meses antes do início do tratamento morreram durante o período de seguimento, 1,5% dos que não tinham mensuração morreram (p = 0,0009).
A maioria das mortes ocorreu nos primeiros 90 dias após o início do tratamento, sugerindo que as infecções oportunistas não estão sendo diagnosticadas no momento do início do tratamento. Eles concluem que as contagens de CD4 ainda são úteis para identificar pessoas com maior risco de doença que podem precisar de manejo clínico especializado.
Botswana: CD4 conta com tratamento não necessário para pessoas com mais de 200 células / mm3
O Botswana-Harvard AIDS Institute investigou se as contagens de CD4 ainda forneciam informações úteis na era de ” testar e iniciar”, analisando as contagens iniciais de CD4 e alterações na contagem de CD4 após o início do tratamento, especialmente a proporção de pessoas com uma contagem de CD4 acima de 200 com declínio na contagem de CD4 abaixo de 200 após o início do tratamento. Os dados são da região de Gaborone, entre 2015 e 2017.
Durante o período do estudo, o Botswana passou de orientações recomendando o início do tratamento para qualquer contagem de células CD4 abaixo de 350 para uma diretriz de ” testar e iniciar” em junho de 2016. As orientações sobre o monitoramento das contagens de CD4 após o início do tratamento também mudaram. Antes de junho de 2016, as contagens de CD4 foram realizadas três meses após o início do tratamento e seis meses se a contagem de CD4 era inferior a 300 células / mm3 ou 12 meses se acima de 300.
Após a adoção da política “ testar e iniciar”, as contagens de CD4 foram recomendadas três meses após o início do TARV, no sexto mês, se a contagem anterior de CD4 fosse inferior a 200, no mês 12 e a cada ano subsequente. Um total de 14.425 novos pacientes que foram submetidos ao teste de células CD4 durante o período do estudo foram identificados. Metade tinha apenas um teste, 18,6% tinham dois, 12,5% três testes, 9,3% quatro testes e 9,2% tinham cinco testes ou mais. O teste de carga viral foi realizado em 79,4% dos pacientes que foram submetidos ao teste de células CD4 (teste de carga viral foi recomendado para todos os pacientes três a seis meses após o início do tratamento durante esse período).
Vinte e cinco por cento das pessoas testadas apresentavam contagens de CD4 abaixo de 200 células / mm3 e metade deste grupo apresentava contagens de células CD4 abaixo de 100 células / mm3. Os homens tinham duas vezes mais chances de ter CD4 abaixo de 200 células / mm3 do que mulheres.
Os pesquisadores não encontraram nenhuma tendência clara para uma redução na proporção de pessoas iniciando o tratamento com uma contagem de CD4 abaixo de 200 células / mm3 ao longo dos três anos do estudo.
Um total de 10.854 pessoas tiveram uma contagem de CD4 de base acima de 200 células / mm3 e 5062 dessas pessoas tiveram pelo menos duas contagens de CD4 durante esse período. Apenas 3,6% tiveram uma queda na contagem de CD4 abaixo de 200 células / mm3 após a contagem de CD4 na linha de base. Os homens tinham duas vezes mais probabilidade de experimentar um declínio de CD4 abaixo de 200 células / mm3 do que mulheres.
Daqueles que experimentaram uma queda de células CD4 abaixo de 200, 82% tiveram um teste de carga viral dentro de seis meses da queda de células CD4 e apenas 21% tiveram uma carga viral detectável (> 400 cópias / ml). No entanto, na grande maioria dos casos, a medição subsequente de células CD4 foi acima de 200 células / mm3, indicando que a queda de células CD4 foi transitória.
Conclusões
Os pesquisadores concluíram que embora haja benefícios muito limitados para o monitoramento contínuo de CD4 se as pessoas tiverem CD4 acima de 200 no momento em que iniciam o tratamento, porem para os que tiverem CD4 de base abaixo de 200 células / mm3 menor, estes testes permanecem essenciais para identificar pessoas com doença avançada que precisam de maior atenção e cuidados em relação ao tempo de inicio de tratamento, rastreio de infeções oprotunistas e inicio das profilaxias ou em relação a necessidade de referência para o manejo clínico especializado.
Referências
Egger M et al. Tendências em CD4 e testes de carga viral na África Austral: análise de 6 países. Conferência sobre Retrovírus e Infecções Oportunistas, Seattle, resumo 150, 2019.
Lemme TB et al. Utilidade do monitoramento de contagem de células CD4 em Botsuana: análise de dados laboratoriais de rotina. Conferência sobre Retrovírus e Infecções Oportunistas, Seattle, resumo 149, 2019.
Sikombe K et al. Mortalidade precoce em pacientes infectados pelo HIV iniciando TAR sem CD4 pré-terapia. Conferência sobre Retrovírus e Infecções Oportunistas, Seattle, resumo 148, 2019.
Tradução e resumo do Artigo__Keith Alcorn (editor of NAM’s website aidsmap.com and co-edits HIV & AIDS Treatment in Practice).